pISSN : 1226-4709 eISSN: 2465-8278
Open Access, Peer-reviewed
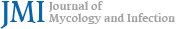
pISSN : 1226-4709 eISSN: 2465-8278
Open Access, Peer-reviewed
Joonsoo Park,Hyungrok Kim
http://dx.doi.org/10.17966/KJMM.2016.21.1.1 Epub 2016 April 07
Abstract
Dermatomycosis refers to any fungal infection of the skin and may be caused by dermatophytes, yeast, or other fungi, including those that do not usually cause cutaneous disease. Clinical diagnosis of a dermatomycosis can be confirmed by microscopic detection of fungal elements, by identification of the species through culture, or by histologic evidence of the presence of fungal material in the tissue. In superficial mycoses, direct smear with KOH and fungal culture are the most valuable and useful diagnostic methods. For this reason, skin biopsy is not often employed in the workup of dermatophytosis or other superficial mycoses. But it is useful in diagnosis of deep fungal infections and some lesions in which KOH examination of scale is negative. This review article aims to provide insights on the histopathology and various special stains in diagnosing dermatomycosis.
Keywords
Fungal infection Histophatology Special stain
서 론
피부진균증은 진균류에 의하여 발생하는 피부 질환을 뜻한다. 일반적으로 침범되는 깊이에 따라 표피와 피부부속기를 침범하는 얕은피부진균증과, 진피와 피하지방층을 침범하는 깊은피부진균증으로 나뉜다[1]. 피부진균증을 진단할 수 있는검사방법으로 KOH 검사, 진균배양검사, 우드등 검사, 조직검사, 분자생물학 검사 등이 있다[2]. 이 중 조직검사는 깊은피부진균증 환자에서 진단을 내리기 위한 수단으로 널리 이용되고 있지만 얕은피부진균증 환자에서는 보통 KOH 검사와 배 양검사만으로도 간단히 진단을 내릴 수 있어 아직 여러 임상가들에게 주목 받지 못하고 있다. 하지만 조직검사는 피부과 영역에서 가장 기본적인 검사 중 하나이며 깊은피부진균증 뿐 아니라 얕은피부진균증에서도 그 진단적 가치가 높다. 실제로 얕은피부진균증 환자에서 KOH 검사 또는 진균배양검사상 음성소견을 보이는 경우가 흔히 있으며 임상적으로 비특이적인 병변을 형성하는 경우 피부진균증을 간과하기가 쉽다[3]. 예를 들어 국소 스테로이드 연고 등의 선행치료에 의해 발생하는 잠행백선이나 얕은피부진균증의 원인균에 의해 진피 혹은 피하 조직에 발생하는 Majocchi 육아종은 얕은피부진균증의 전형적인 임상 양상이 관찰되지 않아 진단이 늦어지거나 다른 피부 질환으로 오진하여 잘못된 치료를 반복하는 경우가 있다. 이 경우 조직검사를 통해 진단을 내릴 수 있다. 또한 피부 조직검사를 시행하였을 때 조직 절편에서 진균 특유의 구조물인 균사나 포자를 확인함으로써 진단을 내리게 되는데 이에 대한 인지와 지식이 없을 경우 진균감염을 간과할 수도 있다[4]. 본고에서는 피부진균증에서의 조직 검사 소견과 화학염색법에 대해 기술하고자 한다.
피부진균증의 조직학적 검경법
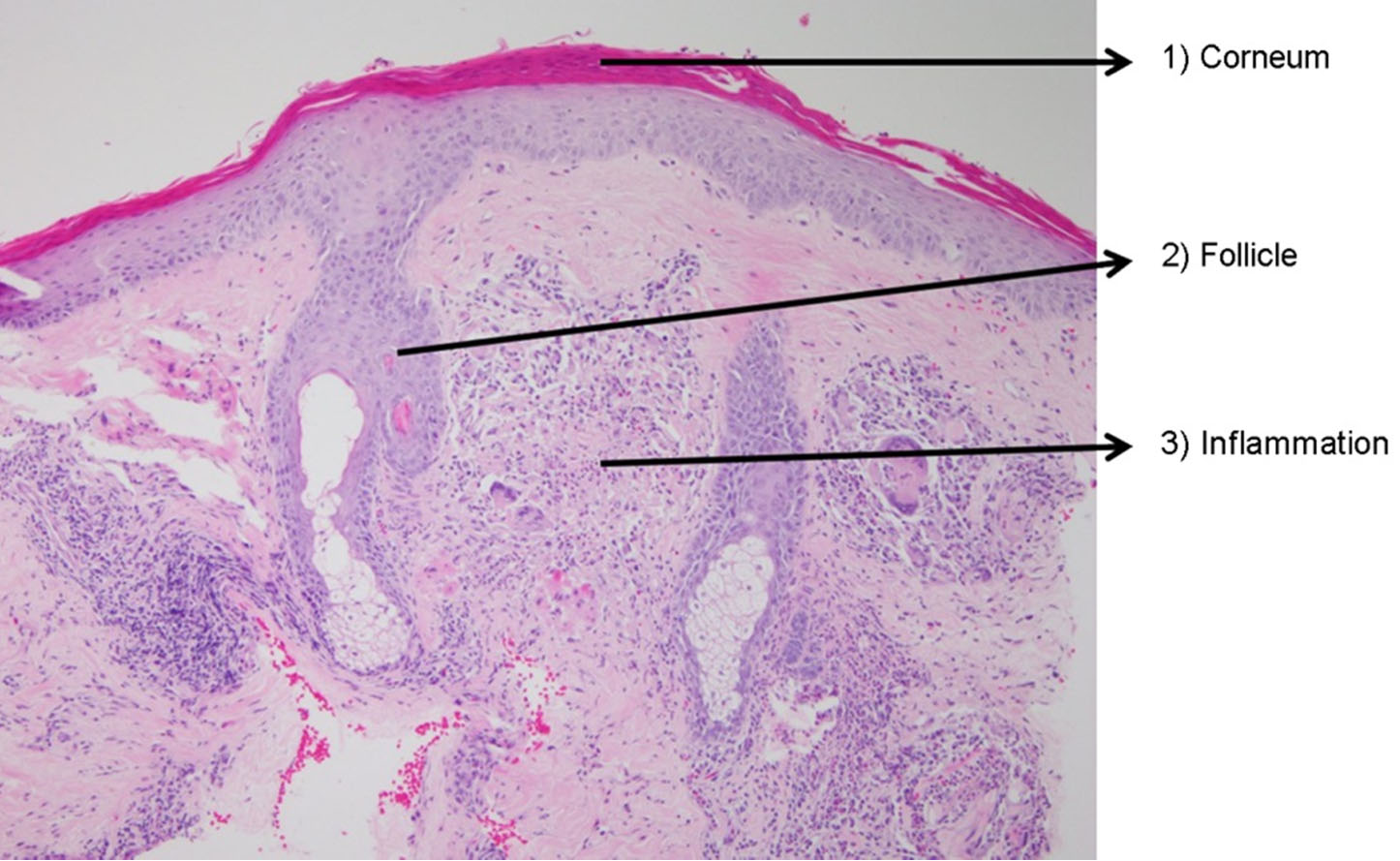
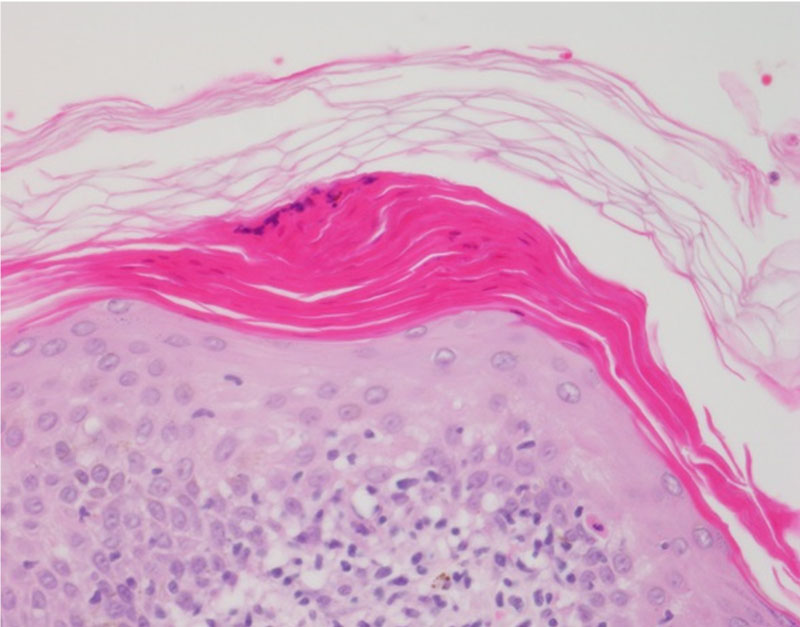
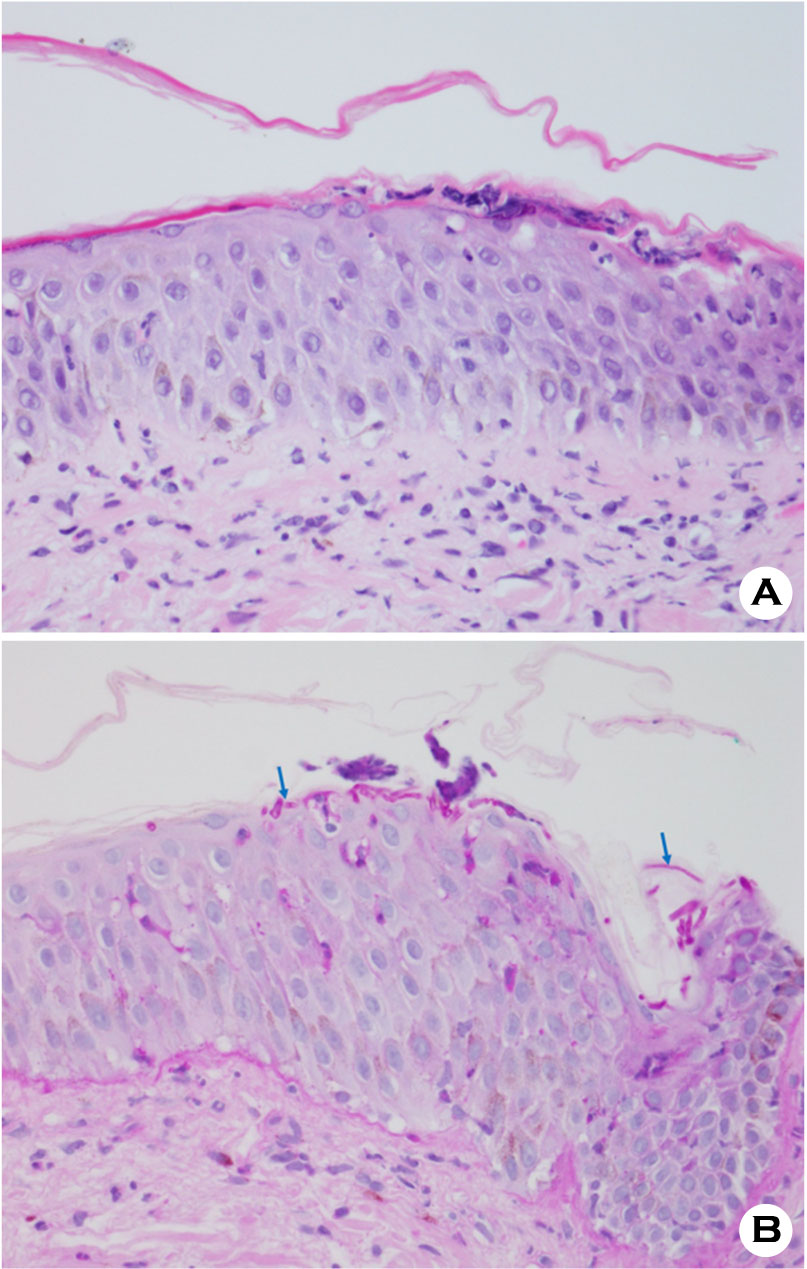
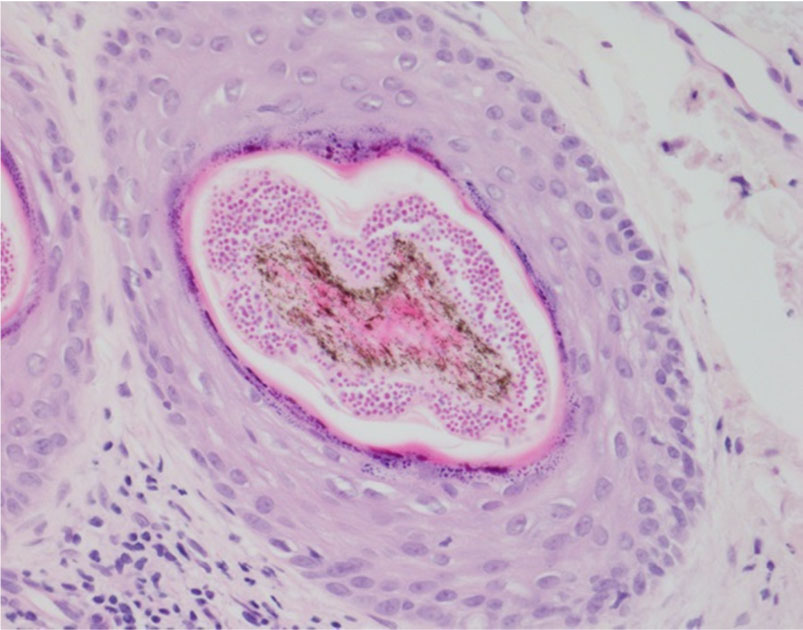
피부진균증 환자의 조직 검경 시에는 얕은피부진균증과 깊은피부진균증의 가능성을 모두 고려해야 한다. 따라서 조직 검경을 할 때 주의해서 살펴봐야 할 부위는 각질층, 모낭 주위 조직, 진피와 피하지방층이다 (Fig. 1). 병리 조직검사에서 가장 기본 염색법인 헤마톡실린-에오신(Hematoxylin-Eosin, H&E) 염색상 진균이 존재하는 단서가 되는 것은 각질층의 균사나 포자, 이상각화증 (parakeratosis), 표피 및 진피의 호중구 침윤, 화농성 털집염, 털집 파괴, 육아종 등이다[1],[2].특히 각질층은 얕은피부진균증의 원인균이 흔히침범하는 부위로 조직 검경 시 샌드위치 소견(sandwich sign) 등이 대표적으로 나타나 우선적으로 살펴봐야 한다[5]. 일반적으로 각질층 내에 균사가 검경이 되는 경우 바로 확진을 내릴 수 있지만 H&E 염색상 균사와 정상 피부 구조물을 구분하기 어려운 경우가 많아 이 sandwich sign을 찾는 것이 얕은피부진균증의 진단에 도움이 된다. 이 때 sandwich sign이라는 것은 각질층의 하부에 이상각화 또는 두꺼운 각화증을 보이는 각질이 있고 상부에 정상 각화된 각질이 관찰되는 것인데 이러한 소견은 진균의 균사나 포자가 각질층에 침범하였을 때 볼 수 있는 현상이다 (Fig. 2). 따라서 조직 검경 시 sandwich sign이 보이면 진균증을 감별하는데 쓰이는 특수염색을 통해 균사나 포자의 존재를 확인하는 과정이 필요하다 (Fig.3A, 3B). 얕은피부진균증은 연모의 모낭 누두에 서 균사가 종종 발견된다[6]. 모낭에 침범한 진균을 확인할 때는 분절포자의 형성 위치에 따라 털바깥곰팡이 (ectothrix)인지 털안곰팡이 (endothrix)인지 관찰하는 것이 균의 동정에 도움이 된다[4]. 모간을 기준으로 내부에 포자가 위치하는 경우 털안곰팡이, 외부에 위치하는 경우 털바깥곰팡이 감염증으로 구분한다. 털바깥곰팡이 감염증의 경우 표피 (cuticle)가 파괴되어 있고 우드등 검사상 황녹색의 형광을 나타내는데 반해 털안곰팡이 감염증의 경우엔 표피가 정상이고 우드등 검사상 형광을 발하지 않는다 (Table 1). 털바깥곰팡이 감염증이 관찰되는 경우 M. canis, M. audouinii, M. distortum, M. ferrugineum, M. gypseum, M. nanum, T. verrucosum 등을 원인균으로 의심할 수 있고, 털안곰팡이 감염증이 관찰되는 경우 T. tonsurans, T. violaceum, T. soudanense 등이 흔한 원인균이다 (Fig. 4).
깊은피부진균증의 경우 피부의 진피 이하 심재층 또는 이를 넘어 근육층 혹은 다른 장기에까지 영향을 미치게 되는데장기간의 염증반응을 거치기 때문에 주로 육아종성 변화를 보이게 된다[7]. 따라서 조직 소견상 염증세포가 침윤된 조직의 주변을 면밀히 관찰하는 것이 도움이 되며, 얕은피부진균증에서처럼 정상적인 인체의 피부에서 볼 수 없는 물질들이 실마리가 되는 경우가 많다.
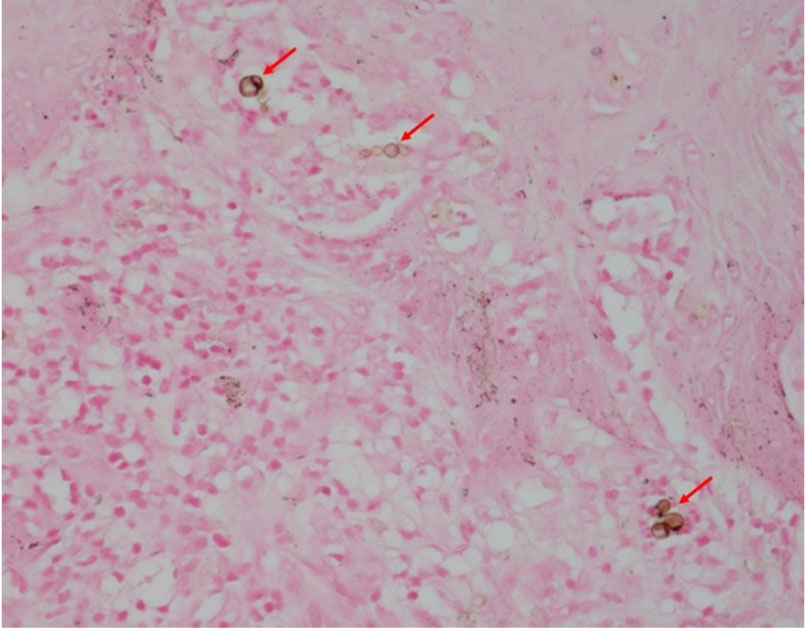
또한 일부 진균은 특정 소체나 과립 등을 형성하여 진단에 도움을 주기도 하는데 예를 들어 스포로트리쿰증 (sporotrichosis) 환자의 조직 소견상 별모양소체 (asteroid body)를 관찰할 수 있고 드물게 cigar-body를 보인다. 색소분아진균증(Chromoblastomycosis)에서는 원인균이 특징적인 갈색을 띄는데 이를 sclerotic body 또는 copper pennies라고 부른다 (Fig. 5). 이는 마찬가지로 원인균이 갈색을 띄는 흑색진균증 (phaeohyphomycosis) 에서 관찰되지 않는 소견이므로 이 둘을 감별하는데 도움이 된다. 이외에도 진균종 (mycetoma)에서 특징적으로 황과립 (sulfur granule)이 관찰되어 진단에 도움을 주는데 이 황과립이 띄는 색에 따라 원인균을 분류할 수 있어 진단적 가치가 높다[8].

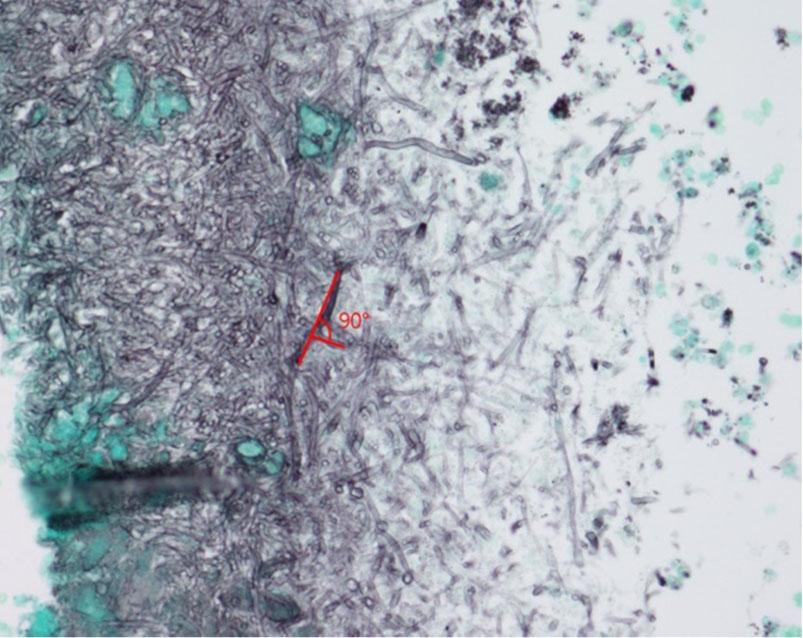
일부 진균에서는 균사가 특정 각도로 분지하는 특성을 갖고 있어 이를 알아두면 진단에 도움이 된다. 예를 들어 45°의 각으로 분지하는 진균으로 Aspergillus, Fusarium, Pseudallescheria boydii 등이 있고 Zygomycetes, Mucorales 등은90°의 각으로 분지한다[7] (Fig. 6).
피부진균증에서의 화학염색
진균의 경우 인간의 세포와 달리 키틴 (chitin)과 당단백 (glycoprotein)으로 이루어진 세포막이 있고 이러한 특성을 이용해 특수한 염색을 함으로써 원인 균종을 구분할 수 있다. 기본 염색인 H&E 염색상에서도 균사나 포자 등을 관찰할 수 있지만 종종 교원 섬유 (collagen fiber) 등의 정상적인 피부 구조물과 균사를 구분하기가 어렵고 발병 초기에 스테로이드 연고를 도포하는 등 잘못된 치료를 반복하면 비전형적인 양상의 병변으로 변형되어 진균감염증을 간과하기가 쉽다[9]. H&E 염색법 외에 대표적으로 periodic acid-Schiff (PAS), Gomori's methenamine silver (GMS), Gridley fungus (GF), mucin (alcian blue, mucicarmine), melanin (Fontana-Masson), acid fast 등의 화학염색법이 있고 각 염색법에 따라 진균이 특정 색으로 염색되어 균사나 포자를 쉽게 확인할 수 있다[10].

1. Gomori's methenamine silver stain (GMS stain)
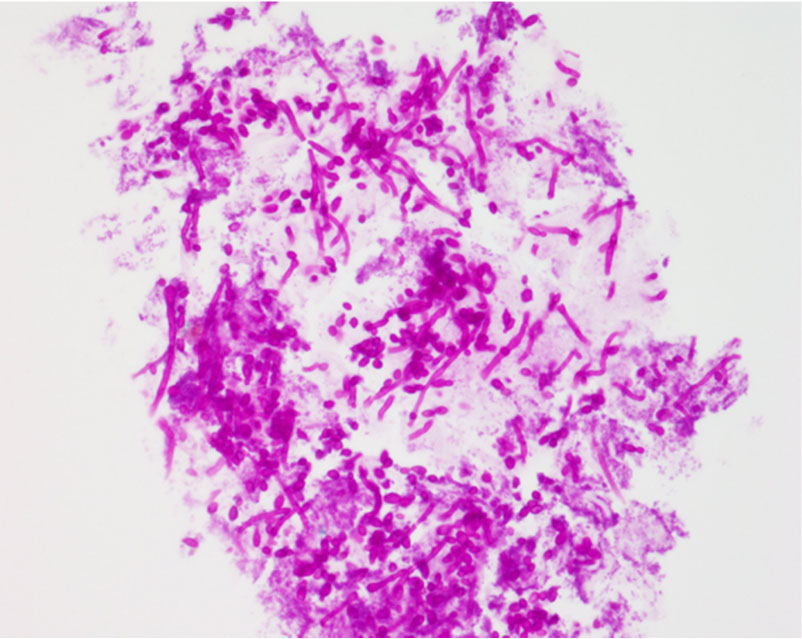
GMS 염색법은 PAS, GF 염색법과 마찬가지로 진균감염증의 선별검사 (screening test)에 주로 쓰이는 염색법이다. 진균의 세포벽을 흑색으로 염색 시키며 주위 피부 조직은 짙은 녹색을 띄게 된다(Fig. 6). GMS 염색법은 PAS 염색법보다 민감도가 뛰어난데 periodic acid 보다 더 강력한 산화제인 chromic acid가 염색 과정에 포함되어 PAS 염색으 로 잘 염색이 되지 않는 퇴화된 균사도 GMS 염색상에서는 저명하게 관찰된다. 반면에 멜라닌과 같이 어두운 색을 띄는 구조물이 있는 경우 진균과 구별하기 어렵고 진균감염증에서 동반되는 염증반응을 PAS 염색법에 비해 관찰하기 어렵다는 단점이 있다[11]. 이러한 점을 고려할 때 GMS 염색법과 PAS 염색법 모두 진균감염증을 선별하는데 유용하지만 경우에 따라 그 유용성에 차이가 있다. 예를 들어 Histoplasma, Aspergillus 등의 진균에 의한 감염증과 조갑진균증의 경우 PAS보다 GMS 염색법이 민감도가 높고 Sporothrix, Candida, Blastomyces, Exophiala, Malassezia, Rhinosporidium 등의 진균에 의한 감염증과 흑색진균증의 경우엔 PAS 염색을 시행하는 것이 병변을 관찰하는데 유리하다 (Table 2).
2. Periodic acid-Schiff stain (PAS)
PAS 염색법은 진균의 세포벽을 구성하는 당단 백질을 붉게 염색시키며 보통 GMS, GF 염색법과 함께 선별검사용으로 쓰인다 (Fig. 7). 다른 염색법에 비하여 감염을 일으킨 진균의 형상과 주위 피부 구조물을 관찰하기에 적합한 염색법이다[8]. Mohan 등[9]은 PAS 염색법이 GMS에 비해 가격이 저렴하고, 쉽고 빠르게 염색되어 피부진균증의 진단에 도움이 된다고 하였다.
3. Gridley fungus stain (GF stain)
GF 염색법은 진균의 세포벽을 자주빛으로 물들이고 주위 피부 조직은 노랗게 염색시키게 된다. PAS, GMS 염색법 마찬가지로 대부분의 진균의 세포벽을 염색시켜 선별검사를 할 때 주로 사용된다.
4. Mucin stain (Alcian blue, mucicarmine)
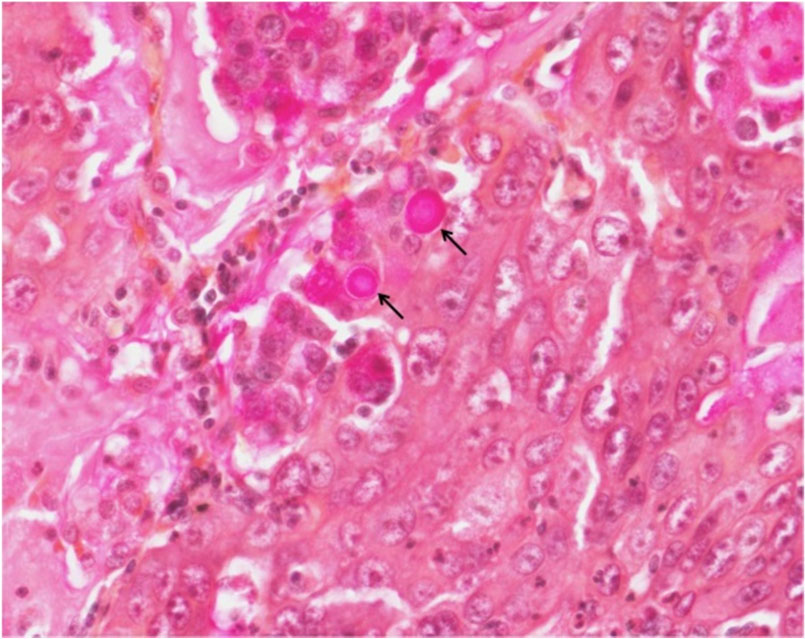
대표적인 염색법으로 alcian blue, mucicarmine 염색법이 있고 진균감염증에서는 주로 cryptococcosis를 진단하는데 쓰인다. Alcian blue로 염색할 시엔 Cryptococci의 협막을 푸르게, mucicarmine 염색 시엔 Cryptococci의 협막이 붉게 염색된다 (Fig. 8).
5. Melanin stain (Fontana Masson)
멜라닌과 진균의 세포벽을 흑색으로 염색시킨다. 주로 cryptococcosis, phaeohypomycosis, chromoblastomycosis를 진단하는데 유용하다 (Fig. 5).
6. Bacterial stains (Gram stain, acid-fast stain)
Gram stain, acid-fast stain은 주로 세균감염 때 쓰이나 특정 진균 또한 염색시켜 진단에 도움을 줄 수 있다[11]. 예를 들어 Candida 속의 진균은 Gram stain 상에서 푸른색을 띄게 되고 Blastomyces 나 Histoplasma 속의 진균은 acid-fast stain 염색법에 의해 붉게 염색된다.
결 론
실제 임상에서 접할 수 있는 피부진균증의 대부분이 얕은피부진균증이고 이는 보통 KOH 도 말검사나 배양검사를 통해 쉽게 진단이 가능하므로 조직검사까지 시행하지 않는 경우가 많다. 하지만 조직검사는 피부과 영역에서 진단을 내리기 위한 가장 기본적인 검사 방법 중 하나이며 피부진균증 또한 예외는 아니다. 타 검사 방법에 비해 검사의 양성률이 높으며 특히 깊은피부진균증 이나 조갑진균증을 진단하는데 있어서 진단적 가치가 높다. 또한 얕은피부진균증 환자에서 KOH도말검사나 배양검사 결과가 음성일 경우 피부진균증의 가능성을 간과하기 쉬워 피부 결핵, 피부세균감염, 피부 종양 등 타 질환으로 오진할 수있다. 따라서 임상 영역에서 환자를 진찰할 때 피부진균증의 가능성을 고려하는 것이 중요하며 만성적인 경과를 보이는 피부병변이나 면역기능이 저하된 환자에서 재발을 반복하는 비특이적인 피부병변이 관찰되는 경우 반드시 피부 조직검사를 시행하여 피부 진균증의 유무를 확인해야 한다. 또한 적절한 특수 염색법을 통해 원인균을 밝혀 낼 수 있으므로 각 진균에 따라 어떤 종류의 염색법이 적합한지에 대해서도 유념해야겠다.
Conflict of interest
The authors declare no conflict of interest.
References
1. Goldsmith LA, Katz SI, Gilchrest BA, Paller AS, Leffell DJ, Wolff K, editors. Fitzpatrick's dermatology in general medicine. 8th ed. New York: McGraw-Hill, 2012:2277-2328
2. KDA Textbook Editing Board. Dermatology. 6th ed. Seoul: Roy Moon Gak, 2014:420-453
3. Kim TK, Jeon YS, Kim ST, Kee SS. The clinical,histopathologic and mycologic characteristics of dermatophytosis which were initially diagnosed by skin biopsies. Korean J Dermatol 2009;47:1345-1352
Google Scholar
4. Rippon JW. Medical mycology 3rd ed. Philadelphia: WB Saunders, 1998:186-194
5. KDA Textbook Editing Board. Color atlas of dermatopathology. 2nd ed. Seoul: Hanoori, 2010:245-264
6. De Pauw B, Walsh TJ, Donnelly JP, Stevens DA, Edwards JE, Kauffman C, et al. Defining invasive fungal diseases for clinical research: revised definitions of the EORTC/MSG Consensus group. Clin Infect Dis 2008;46:1813-1821
7. Elder DE, Elenitsas R, Johnson BL, Murphy GF, Xu X, editors. Fungal disease, In: Lever's histopathology of the skin. 11th ed. Philadelphia: Walters Kluwer, 2015:727-760
8. Calonje E, Brenn T, Lazar R, Mckee PH. Infectious disease of the skin, In: Mckee's Pathology of the Skin. 4th ed. China: Elsevier, 2012:760-895
9. Liber AF, Choi HS. Splendore-Hoeppli phenomenon about silk sutures in tissue. Arch Pathol Lab Med 1973;95:217-220
Google Scholar
10. Mohan H, Bal A, Aulakh R. Evaluation of skin biopsies for fungal infections: role of routine fungal staining. J Cutan Pathol 2008;35:1097-1099
Crossref
Google Scholar
11. Guarner J, Brandt ME. Histopathologic diagnosis of fungal infections in the 21st century. Clin Microbiol Rev 2011;24:247-280