pISSN : 1226-4709 eISSN: 2465-8278
Open Access, Peer-reviewed
pISSN : 1226-4709 eISSN: 2465-8278
Open Access, Peer-reviewed
Min Woo Park,Jun Suk Hong,Moo Kyu Suh,Gyoung Yim Ha,Tae Jung Jang,Jong Soo Choi
http://dx.doi.org/10.17966/KJMM.2017.22.3.129 Epub 2017 September 29
Abstract
Keywords
Microsporum canis Seborrheic dermatitis Tinea capitis
서 론
머리백선은 모발 주위의 피부와 모낭에 백선균이 감염을 일으켜 발생하는 피부진균증으로 우리나라에서는 전체 백선증 환자의 30~40% 정도를 차지하는 것으로 알려져 있다[1],[2],[3]. 머리백선은 주로 소아에서 흔하게 발생하며 성인에서는 비교적 드물지만 발생하는 경우 폐경기 이후의 고령의 여성에서 발생한다[4],[5],[6],[7],[8]. 또한 성인에게서 드물게 발생하기 때문에 지루피부염과 같은 다른 질환으로 오인될 가능성이 높다[5],[8]. 머리백선을 발생시키는 원인균으로는 Microsporum(M.) canis, M. gypseum, Trichophyton(T.) violaseum, T. mentagrophytes, T. tonsurans, T. rubrum 등이 있다[1]. 그 중에 M. canis는 현재 우리나라에서 머리백선의 주된 원인균으로 보고되며 주로 소아에게서 흔하게 나타나고 성인에서는 드물다고 알려져 있다[6],[9],[10].
저자들은 소아에서 주로 발생하는 M. canis에 의한 머리백선을 고령의 여성에서 경험하고 이는 드문 예로 임상적으로 지루피부염의 모습을 보일지라도 좀 더 주의 깊은 관찰 및 조기 진균학적 검사가 중요할 것으로 생각하고 문헌고찰과 함께 보고한다.
증 례
환 자: 정 OO, 79세, 여자
주 소: 전두부 및 두정부 두피의 인설성 홍반성 반과 인설
현병력: 내원 2주 전 전두부 및 두정부 두피에 경계가 명확한 인설성 홍반성 반과 인설이 발생한 후 점차 크기가 증가하여 개인의원에서 지루피부염으로 진단받고 치료하였으나 증상 악화되어 본원 내원하였다.
과거력 및 가족력: 특기사항 없음
이학적 소견: 피부 소견 외 특기사항 없음
피부 소견: 전두부 및 두정부 두피에 경계가 명확한 인설성 홍반성 반과 인설이 관찰되었으나 농포와 같은 염증성 소견은 없었고 일부 탈모반이 관찰되었다(Fig. 1A, 1B).
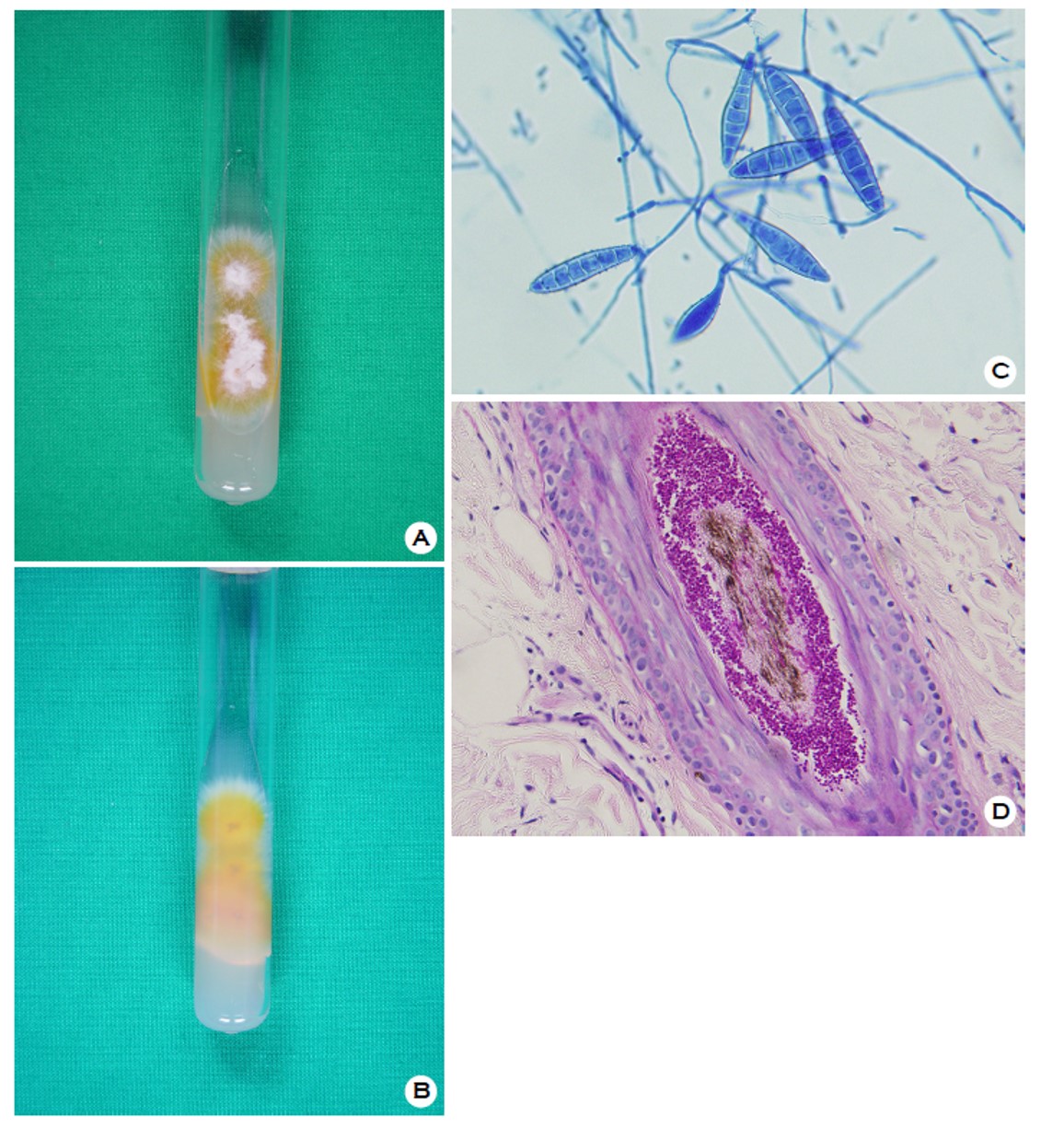
진균학적 소견: 두정부의 피부병변에서 채취한 병모 및 인설로 시행한 KOH 검사상 균사가 관찰되었으며 Wood 등 검사는 양성이었다. 병변부위에서 채취한 병모 및 인설을 Sabouraud's dextrose agar에 접종하여 25℃에서 8일간 배양한 결과 노란색의 방사형 균집락과 주위로 넓게 퍼지는 양상의 흰색 균사를 관찰할 수 있었으며 배지의 뒷면은 짙은 노란색을 나타내었다(Fig. 2A, 2B). 또한 이 집락을 슬라이드 배양표본으로 만들어 lactophenol-cotton blue로 염색하여 현미경으로 관찰한 결과 6개 이상의 격벽으로 나누어진 대생분자와 가시형의 표면이 관찰되어 M. canis로 동정하였다(Fig. 2C).
역학적 관찰: 환자는 고양이를 한 마리 기르고 있었다. 그러나 저자들은 환자가 기르고 있는 고양이를 관찰하고 진균학적 검사를 시행하지는 못하였다.
검사 소견: 일반혈액검사, 소변검사, 간기능 및 신기능 검사와 매독혈청반응 검사, 흉부 X-선 검사, 심전도 검사는 모두 정상 범위 내지 음성이었다.
병리조직학적 소견: 두정부의 병변부위에서 시행한 피부생검의 periodic acid-Schiff 염색 상 모낭 주위 각질에서 붉은 균사와 분생자가 관찰되었다(Fig. 2D).
분자생물학적 검사: 환자의 배양된 균집락으로부터 DNA를 분리하여 rDNA internal transcribed spacer (ITS) 부위의 염기서열을 얻은 후 BLAST를 이용하여 GenBank에 있는 Arthroderma otae strain ATCC 23828 (GenBank accession number AY213657)의 ITS 부위의 염기서열과 비교한 결과 100% 일치하여 M. canis로 동정하였다
치료 및 경과: 1일 itraconazole 200 mg을 경구 투여하고 sertaconazole의 국소도포로 치료를 시작하였으며 이후 12주간 치료를 지속하여 모든 증상이 호전되었으며 탈모도 진행되지 않았다. 이후 6개월 동안 외래 추적관찰 하였으나 재발 소견은 없었다.
고 찰
머리백선은 두피와 모발에 피부사상균이 침범하여 발생하는 표재성 진균증이다[1],[2],[3]. 주로 성인보다는 소아에서 호발하기 때문에 성인에게서 머리백선이 발생한 경우 다른 질환으로 오인될 가능성이 높아 이에 대한 감별이 필요하다. 또한 당뇨, 전신홍반루푸스, 장기 이식 및 면역억제제 복용 등과 같은 면역저하 상태에서는 성인에서도 발생할 수 있고, 주거지의 위생이 좋지 않고, 사회 경제적 여건이 나쁜 곳에서도 많이 발생할 수 있다[5],[7],[11].
국내에서는 1950년대부터 1970년대까지 M. ferrugineum이 주 원인균이었으나 M. canis가 1970년대 중반부터 증가하기 시작하여 현재까지 머리백선의 대다수를 차지하고 있다[6],[10],[12],[13]. M. canis는 동물 친화성 진균으로 알려져 있으며 가축이나 집에서 기르는 애완 동물과의 접촉으로 인하여 사람에게 전파되는 경우가 많은 것으로 알려져 있다[1],[2]. 이러한 특성으로 보아 국내에서 M. canis에 의한 머리백선이 증가하는 이유는 사회 경제적 수준의 향상과 전반적인 위생 수준이 나아지면서 M. ferrugineum은 감소하였으나, 애완 동물을 기르는 가구의 증가로 인한 생활 환경 변화 때문인 것으로 생각된다[6],[8],[12],[13]. 본 증례에서는 환자가 집에서 키우는 고양이와 접촉한 과거력을 가지고 있어 애완동물이 전염원으로 작용하였을 것으로 생각된다.
머리백선은 일반적으로 사춘기 이후에서는 드물게 발생하는 것으로 알려져 있다[3]. 그 이유는 사춘기 이후에는 피지분비의 양적인 증가 및 질적인 변화에 의해 항진균 효과를 갖는 머리 지방산의 정균작용이 활성화되는 것이 중요한 것으로 생각되며, 또한 사춘기 이전에는 완전히 발달하지 않은 국소 및 전신적인 면역학적 체계가 사춘기를 지나면서 완성되는 것도 그 이유가 될 수 있다[11],[14]. 최근에는 스테로이드제제의 오 · 남용, 당뇨, 면역억제제의 투여 등의 면역저하 상태가 증가함에 따라 성인에서 머리백선의 발생빈도가 증가하고는 있으나 여전히 사춘기 이전의 소아에서 발생빈도가 높게 나타난다[6],[10],[12],[13]. 성인에서 발생하는 경우에는 주로 국소 혹은 전신적인 면역기능이 억제되어 있거나 피지분비가 감소하는 폐경기 이후 고령의 여성들의 경우가 주로 보고되었다[8],[11]. 본 증례에서도 79세 여성으로 스테로이드제제 장기복용이나 면역억제제 투여 등의 과거력은 없었으나 폐경기에 따른 체내 호르몬 대사 영향으로 머리 지방산의 분비 감소로 인하여 정균작용 감소로 인해 발생한 것으로 생각된다.
머리백선은 균의 종류와 관계없이 균이 침범한 모발이 윤택을 잃고 쉽게 빠지거나 뽑히는 것이 특징이며 원형 또는 타원형의 병변을 나타내고, 인설이 나타나는 것이 특징이다[1],[2],[3]. 일부에서 심한 염증이 발생하여 모낭염을 일으켜 고름물집을 형성하며 서로 융합되어 고름집을 형성하는 백선종창으로 진행되기도 한다. 또한 치료가 늦어지거나 방치되며 영구탈모가 발생할 수 있으므로 조기 치료가 필수적이다[1],[2],[3],[15].
성인에서 머리백선이 발생한 경우 지루피부염, 건선, 원형탈모증, 농가진, 원판상홍반성루푸스 등으로 오인될 수 있어 감별이 필요하며 이때에는 임상적 소견, KOH 검사 및 진균배양 등으로 쉽게 감별하여 진단이 가능하며 최근에는 분자생물학적 동정을 시행하여 상대적으로 적은 소요시간으로 정확도 높은 검사를 시행할 수 있다[3],[7],[16],[17]. 또한 M. canis는 배양배지의 앞면에는 노란색 착색을 보이고 뒷면에는 진황색 빛의 착색을 보일 수 있으며, 현미경 검사상 결과 6개 이상의 격벽으로 나누어진 대생분자와 가시형의 표면을 보이는 특징을 가지고 있다[18]. 본 증례에서도 동일한 진균배양 및 현미경 소견을 보였으며, 분자생물학적 검사에서도 GenBank에 있는 M. canis의 유성세대인 Arthroderma otae ATCC 23828 (GenBank accession number AY213657)의 ITS 부위의 염기서열과 비교한 결과 100% 일치하여 M. canis로 동정되었다.
치료로는 항진균제의 경구복용과 함께 심한 염증반응이 있는 경우 이 때문에 반흔이 발생하여 영구탈모를 유발할 수 있으므로 이를 예방하기 위해 초기에 코르티코스테로이드와 항생제를 같이 투여하기도 한다[1],[2],[3]. 이전에는 항진균제로 griseofulvin이 치료효과가 좋은 것으로 인정되어 많이 사용되었으나 최근에는 부작용이 적고 저항균주의 발생을 줄일 수 있는 itraconazole이나 terbinafine 등의 항진균제 경구 투여 및 항진균제 국소도포가 머리백선의 치료에 사용되고 있다[18],[19],[20]. 본 증례는 itraconazole 200 mg을 12주 투여 및 sertaconazole 성분의 국소도포제로 치료하였다. 치료 시작 4주 째부터 증상의 현저한 호전을 보였으며 이후 8주간 치료하여 모든 증상 호전되었으며 이후 6개월 동안 외래에서 경과관찰 하였고 재발 소견은 발견되지 않았다.
References
1. Stefan MS, Amit G. Superficial fungal infection. In: Goldsmith LA, Katz SI, Gilchrest BA, Paller AS, Leffell DJ, Dallas NA, editors. Fitzpatrick's Derma- tology in General Medicine. 8th ed. New York: McGraw-Hill, 2012:2277-2297
2. James WD, Berger TG, Elston DM. Andrew's disease of the skin. 12th ed. Elsevier, Inc. 2016:285-318
3. Ann HH, Park SD, Kim KM, Park CJ, Kim HW, Kim JP, et al. Dermatomycosis. In: Korean dermatological association, editors. Textbook of dermatology, 6th ed. Seoul: Korean medical books, 2014:310-340
4. Song JG, Song YB, Suh MK, Ha GY, Jang TJ. Tinea capitis caused by Trichophyton rubrum in a 81-year¬old woman. Korean J Med Mycol 2015;20:114-118
Google Scholar
5. Kim SM, Park J, Lee JS, Cho YS, Yun SK, Kim HU. Two cases of tinea capitis caused by Microsporum canis in elderly women. Korean J Med Mycol 2010; 15:18-21
Google Scholar
6. Oh SH, Kim SH, Suh SB. Tinea capitis of adults in Daegu city for 11 years (1978-1988). Korean J Der- matol 1989;27:666-679
Google Scholar
7. Barlow D, Saxe N. Tinea capitis in adults. Int J Dermatol 1988;27:388-390
Crossref
Google Scholar
8. Hwang SW, Tinea capitis in a postmenopausal woman. Korean J Dermatol 2000;38:576-578
Google Scholar
9. Gianni C, Betti R, Perotta E, Crosti C. Tinea capitis in adults. Mycoses 1995;38:329-331
Crossref
Google Scholar
10. Kim BH, Chyung EJ, Cho BK, Houh W. A clinical and mycological study of tinea capitis in Seoul area. Korean J Dermatol 1982;20:383-388
Google Scholar
11. Aste N, Pau M, Biggio P. Tinea capitis in adults. Mycoses 1996;39:299-301
Crossref
Google Scholar
12. Chun IK, Lim MH, Lee SC, Won YH. Clinical and mycological studies of tinea capitis in Chonnam area (1986-1995). Korean J Med Mycol 1996;1:83-89
Google Scholar
13. ,Shin DH, Kim KS, Kim KH. Clinical and mycologic studies of tinea capitis in Taegu. Korean J Med Mycol 1998;3:132-138
Google Scholar
14. Kligman AM. Tinea capitis due to Microsporum audouini and M. canis II. Dynamics of host-parasite relationship. AMA Arch Derm 1955;71:313-337
Google Scholar
15. Kim SH, Suh MK, Kim JH, Ha GY, Kim JR. A case of kerion celsi caused by Microsporum canis probably transmitted from hamster. Korean J Med Mycol 2009; 14:23-27
Google Scholar
16. Ko JH, Hwang YJ, Kim JY, Lee YW, Choe YB, Ahn KJ. A case of concomitant tinea infection diagnosed with molecular biologic technique. Korean J Med Mycol 2010;15:150-155
Google Scholar
17. Yun SY, Park MW, Suh MK, Ha GY, Lee JI, Choi JS. Kerion celsi caused by Trichophyton rubrum in an elderly. Korean J Med Mycol 2016;21:92-97
Google Scholar
18. Choi YW, Kwon O, Park JS, Bang YJ. Microscoptic findings of macroconidia in Microsporum canis. Korean J Med Mycol 2017;22:84-85
Google Scholar
19. Patel GA, Schwartz RA. Tinea capitis: still an unsolved problem? Mycoses 2011;54:183-188
Crossref
Google Scholar
20. Elewski B. Treatment of tinea capitis: beyond griseo- fulvin. J Am Acad Dermatol 1999;40:S27-S30
Crossref
Google Scholar