pISSN : 3058-423X eISSN: 3058-4302
Open Access, Peer-reviewed
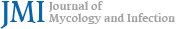
pISSN : 3058-423X eISSN: 3058-4302
Open Access, Peer-reviewed
Ji Yun Jung,Min Seok Kim,Jun Yeong Park,Eun Byul Cho,Eun Joo Park,Kwang Ho Kim,Kwang Joong Kim
http://dx.doi.org/10.17966/KJMM.2016.21.1.20 Epub 2016 April 07
Abstract
Fungi of Aspergillus genus are widely distributed in nature, particularly in the soil and in decomposing vegetation. They are frequent opportunistic pathogens in immunocompromised patients, second only to Candida. The most common agent is A. fumigatus, followed by A. flavus, mainly in invasive disease in immunocompromised patients, and in nasal or paranasal sinus lesions. Cutaneous aspergillosis is a rare condition. There are several factors that predispose to Aspergillus infection: the most frequent are granulocytopenia, haematological disorders, diabetes, the neonatal period, local tissue injury, and any primary or acquired diseases that cause immunosuppression. A 25-year-old male was referred to department of dermatology for his skin lesions on the both axillary areas. The skin lesions showed localized erythematous to brownish scaly patches on the both axillary areas. A KOH mount fungal smear showed fungal hyphae, and Aspergillus species was grown in culture. rDNA ITS sequencing result was also consistent with A. flavus. He was treated with itraconazole 200 mg daily for 4 weeks, and showed a good response. This case is thought to be peculiar in that cutaneous aspergillosis is detected in an immunocompetent host.
Keywords
Aspergillus species infection Aspergillus flavus Immunocompetent host
서 론
아스페르길루스증 (Aspergillosis)은 공기, 토양 등 생활 주변의 주거 환경에 존재하는 Aspergillus 속의 진균의 감염에 대한 질환을 말한다. 피부에 발생하는 아스페르길루스증 (cutaneous aspergillosis)의 경우 이전의 연구들에서 원발성 (primary)과 속발성 (secondary)으로 원인 기전을 분류하여 설명한다[1]. 원발성 피부 아스페르길루스증은 정맥 도관 부위 또는 그 인접 부위나 외상에 의한 접종 부위 같은 피부가 손상된 부위에 흔히 발생하며, 속발성 피부 아스페르길루스증은 부비동과 같은 인접 감염 장기로부터 균이 피부로 확산되거나 폐나 중추신경계 등의 감염된 부위에서 혈행성으로 균이 피부로 파급되어 발생하는 경우, Aspergillus 에 감염된 피하조직에서 직접 전파되는 경우를 의미한다[2]. 피부에서의 병변은 드물게 원발성으로 발생하기도 하지만 대부분의 경우에서 전신 감염 후에 이차적으로 발생한다. 또한, 드물게 발생하는 원발성 피부 아스페르길루스 증의 경우 대부분 면역학적으로 이상이 있는 환자에서 발생하며 숙주 방어 기전의 약화가 중요한 병인으로 작용 한다고 알려져 있다. 하지만, 면역학적으로 정상인 환자에서 보고되는 예는 매우 드물다[1]. 이에 저자는 정상 면역 기능을 가진 환자에서 발생한 원발성 피부 아스페르길루스증 1예를 경험하고 교육적이고 흥미로운 증례로 생각되어 보고하는 바이다.
증 례
환 자: 설 O O, 25세, 남자
주 소: 내원 수년 전부터 양쪽 겨드랑이에 발생한 소양감을 동반한 10×10 cm 크기의 반
현병력: 내원 수년 전 양측 겨드랑이에서 시작 된 경미한 소양감을 동반한 갈색의 피부 병변이 발생, 별다른 치료 없이 지내오던 중, 병변의 크기가 점차 커지고 범위가 명확해지며 확산되는 양상을 보이고 소양감이 심해져 피부과 외래에 내원하였다.
과거력: 특이 사항 없음
가족력: 특이 사항 없음
이학적 소견: 피부 소견 외 특이 사항 없음
피부 소견: 양측 겨드랑이에 비교적 경계가 명확한 약 20 cm 직경의 갈색 인설성 반 (Fig. 1)
검사실 소견: 일반혈액 검사상 백혈구가 6,800/μl, 혈색소가 16.5 g/dl, 혈소판이 210,000/μl를 나타내었고 말초혈액 검사상 중성구 50.7%, 림프구 33.7%, 단핵구가 6.5%가 확인되었으며, 일반화학 검사에서 AST/ALT 12/10U/L, BUN (urea nitrogen)/ Creatinine 13.1/0.88mg/dL로 모두 정상 범위였다. 대소변검사, 매독혈청검사, 간염 항원 항체 검사, HIV 검사는 모두 정상 범위 내지 음성을 보였다. 또한 흉부 X-선 검사상 폐 침범 소견 확인되지 않았으며 이상 소견 관찰되지 않았고, 심전도 검사상 정상 동성 리듬 확인되었다.
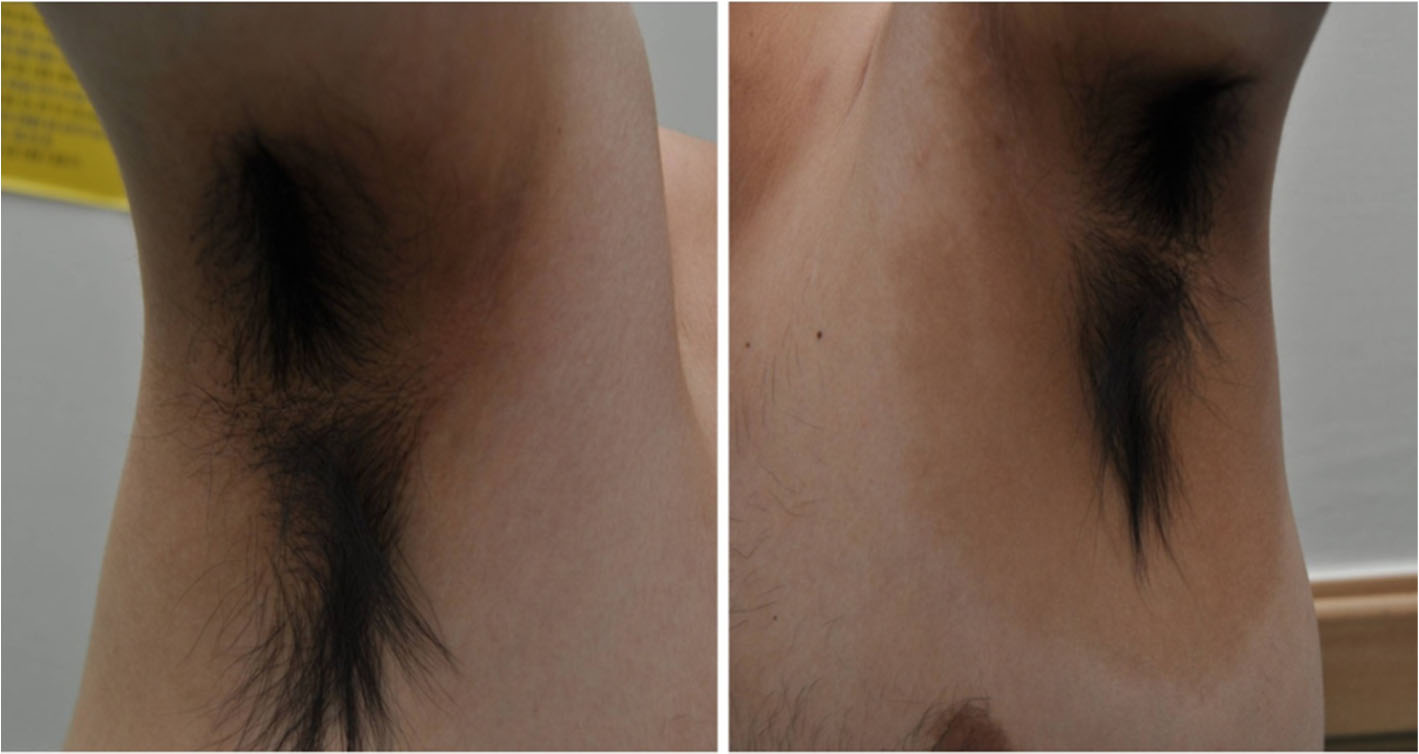
진균 검사 소견: 병변부 피부의 potassium hydroxide (KOH) 검사상 격막성 분절 균사를 관찰할 수 있었으며, 3개의 Sabouraud's dextrose agar(SDA) 배지에 27℃에서 3주간 배양한 결과 모든 배지에서 velvet과 같은 표면의 청녹색의 균집락이 관찰되었다 (Fig. 2).
분자생물학적 분석: 환자의 배양된 균집락으로 부터 DNA를 분리하여 internal transcribed spacer(ITS) 부위의 염기서열을 얻은 후 BLAST를 이용하여 GenBank에 있는 Aspergillus species의 rDNA ITS 부위의 염기서열과 비교한 결과 Aspergillus flavus (Accession number HQ645940, JQ269823,EU664476)와 100% 일치하였다 (Fig. 3).
치료 및 경과: 1개월간 itraconazole 1일 200 mg 경구 투여와, 1% flutrimazole의 도포로 병변 대부분 호전되었고 현재까지 2개월간 추적관찰 하였으며 재발 소견은 보이지 않았다.

고 찰
아스페르길루스증은 정상인에서 감염은 드물며 대개는 환자의 면역반응 저하로 인해 전신적 감염 형태로 나타난다. 그 예로는 혈액 종양 환자나 장기간 면역억제 치료를 받고 있는 장기 이식 환자 등과 같이 면역이 저하된 환자가 있으며, 특히 호중구 감소증을 보이거나 CD4 세포의 수가 감소되어 있는 환자에서 발생한다. 피부 침범은 5% 이하의 환자에서 발생하며 대부분 폐, 부비동 및 중추신경계 등의 감염된 부위를 통해서 들어온 포자가 혈행성 전파를 통하여 피부로 파급되어 이차적으로 발생한다. 그 중에서도 일차성 피부 아스페르길루스증은 매우 드물며 물리적 장벽과 면역학적 장벽이 동시에 손상이 될 때 발생할 수 있으며, 보통 면역억제 환자들에게 국소 외상, 창상 부위, 정맥 카테타 부위나 테이프를 붙였던 부위에 발생한 일부 보고들이 있다[3],[4]. 또한, 면역 저하 상태를 의심할 만한 검사 결과는 없는 증례에서는 고령 환자이거나, 당뇨, 심근경색 등 만성질환이 동반된 경우도 일부 보고되어 있다[2]. Boon 등에 의하면 면역 저하 환자의 사망 후 부검 시 신체 각 부위의 조직검사상 전체적으로 10.7%의 경우에서 침습성 아스페르길루스증으로 확인되었고 이 중 가장 흔히 침범되는 장기는 폐, 뇌, 심장, 신장 등의 순이었으며, 그 외 갑상선이나 소 화계의 여러 장기와 피부 등에서도 나타날 수 있는 것으로 되어 있다. 또한 대부분의 침습성 아스페루길루스증의 경우 치명적인 임상경과를 밟은 후 궁극적으로는 사망하는 경우가 많은 것으로 보고되어 있다[5].
피부 아스페르길루스증의 피부 감염 증상으로 홍반성 또는 자색조의 반점이나 구진을 갖는 부종성 병변으로 시작하여 점차 경결화 되고 중앙에 검은 가피를 갖는 괴사성 궤양을 형성하며, 때로는 출혈성 수포, 농포 및 피하결절로도 나타날 수 있다[3]. 병리조직학적 특징으로 진피나 피하지방층에 Aspergillus 균사가 다양하게 관찰된다. Aspergillus 균사는 예각의 분지를 보이며, 격막을 자주 관찰할 수 있으며, 드물게 Aspergillus의 과실체 (fruiting body)를 발견할 수도 있으며, 때때로 중심부 괴사 소견과 거대세포를 동반할 수 있다. 조직학적 소견뿐만 아니라 Sabouraud 배지를 이용한 진균 배양 검사가 필수적이다. 진균 배양검사는 Sabouraud's dextrose agar 배지에 접종하여 25℃에 배양하면 3일내에 신속히 자라나는 집락을 발견할 수 있으며 집락의 형태는 진한 노란색이나 연녹색 색조를 보이며, 황녹색의 양털과 같은 표면을 갖는 편평하거나 방사선 방향으로 고랑을 보이거나 주름진 모양을 보이는 균태를 나타낸다. 균 동정을 위해 lactopenol cotton blue로 염색하여 관찰 시에는 균사는 무색으로 격막을 가지는 매우 긴 분생포자병 끝에 소포를 관찰할 수 있으며 두 줄의 편자가 이를 둘러싸고 이와 연결되어 구형의 분생포자가 괴를 이루고 있는 것을 관찰할 수 있다[4].
본 균종은 주위 환경 도처에 존재하며 배지에서 오염균으로 빠른 속도로 배양될 수 있으므로 이에 대해서 배제할 필요가 있다. 하지만 본 증례에서는 환자의 배양된 균집락의 양상이 단일한 색상과 모양이였으며, 또한 배양된 균집락으로 부터 DNA를 분리하여 ITS 부위의 염기서열을 얻은 결과 Aspergillus 종 이외의 다른 균종은 전혀 얻어지지 않았으므로 검체가 오염된 균종일 가능성은 배제할 수 있었다. 또한, 본 증례에서는 면역 저하 상태를 의심할만한 임상 소견, 검사실 소견 및 면역억제제의 투여 경력 또한 없었으며 환자가 기억할 만한 명확한 외상력이나 수술력 등 피부 장벽 손상 또한 없었다. 피부 병변 외의 다른 전신 증상은 없었으며 흉부 X-선 검사상 폐 침범 소견 보이지 않아 원발성 피부감염으로 진단할 수 있었다.
피부 아스페르길루스증의 치료는 환자의 건강 상태에 따라 차이가 날 수 있지만, 치료에서 가장 중요한 것은 병변에 대한 빠르고 정확한 진단과 이에 의한 신속한 항진균제의 투여이다[4]. 원발성 피부 아스페르길루스증의 치료로는 과거의 경우 Amphotericin B를 주로 사용했으나 여러 부작용의 위험성이 있어 현재에는 itraconazole과 같은 triazole계 항진균제 또는 terbinafine과 같은 allyamine계 항진균제가 사용되고 있다[6]. 본 증례에서는 1개월 동안 경구 itraconazole 200 mg/day와 1% flutrimazole의 도포로 피부 병변 점차 호전되는 양상 보였으며 치료 종료 후 2개월 째 마지막 추적관찰에서도 재발이나 특이 소견은 보이지않았다.
현재까지 국내에서 보고된 문헌상 감염 균주가 확인된 원발성 피부 아스페르길루스증은 19례가 보고되어 있으며, 이들 중 5례는 Aspergillus flavus에 의한 증례 보고이며, Aspergillus oryzae로 의한 증례는 보고된 바 없다[1],[2],[6],[7],[8],[9],[10],[11],[12],[13],[14],[15],[16],[17],[18],[19],[20]. 보고된 증례의 대부분의 환자들은 유방암, 요척추염, 만성 활동성 간염, 급성 백혈병, 당뇨병, 화상 등의 질환이 동반된 환자였으며, 별다른 질환 없는 건강한 환자의 경우는 드물었다. A. oryzae는 A. flavus와 동일한 균종이지만 aflatoxin을 분비하지 못한다. 따라서 인체 감염을 일으킨 균주에는 A. flavus를 사용하고, 식품 관련 분야에서는 거부감을 줄이기 위하여 A. oryzae를 사용한다[21].
이에 저자들은 면역학적으로 정상인 환자에서 A. flavus 감염에 의해 발생한 원발성 피부 아스페르길루스증을 드문 예로 생각하여 보고하는 바이다.
Conflict of interest
The authors declare that there are no conflicts of interest.
References
1. Kang JD, You DO, Youn NH, Park SD. A case of primary cutanoues infection of the burn scar by Aspergillus niger. Korean J Med Mycol 2002;7:97- 101
Google Scholar
2. Kim SH, Kim SA, Lee KS. A case of primary cutaneous aspergillosis of the dorsum of hand due to Aspergillus niger manifested by edematous lesion. Korean J Med Mycol 2015;20:34-41
Crossref
Google Scholar
3. Grossman ME, fithian EC, Behrens C. Primary cuta-neous aspergillosis in six leukemic children. J Am Acad Dermatol 1985;12:39-43
Crossref
Google Scholar
4. Van Burik JA, Colven R, Spach DH. Cutaneous aspergillosis. J Clin Microbiol 1998;36:3115-3121
Google Scholar
5. Boon AP, O'Brien D, Adams DH. 10 year review of invasive aspergillosis detected at necropsy. J Clin Pathol 1991;44:452-454
Crossref
Google Scholar
6. Cho HM, Jeon JH, Song HJ, Oh CH. A case of primary cutaneous aspergillosis. Korean J Dermatol 2006;44: 852-854
7. Suh SB, Byun DK, Lee KY. A case of onychomycosis caused by Aspergillus sydowi. Korean J Dermatol 1968;6:39-43
Google Scholar
8. Lee BJ, Kim IJ, Suh SB. Two cases of onychomycosis Due to Aspergillus repens. Korean J Dermatol 1981; 19:881-883
Google Scholar
9. Kim DS, Kim SH, Kim WS. Iatrogenic subcutaneous aspergillosis in a patient with lumbar spondylitis treated with ketoconazole. Korean J Demratol 1987; 25:643-648
Google Scholar
10. Nam IW, Lee KH, Bang DS, Lee SN. Primary cutaneous aspergillosis in a patient with breast carcinoma. Korean J Dermatol 1987;25:797-801
Google Scholar
11. Jung SY, Kim JA, Park KC, Lee HJ. Primary cutaneous aspergillosis in a leukemic child. Korean J Dermatol 1992;30:211-216
Google Scholar
12. Kwon HJ, Jung JB, Lee KS, Song JY. A case of primary disseminated cutaneous aspergillosis in chronic active hepatitis. Korean J Dermatol 1995;33:172-178
Google Scholar
13. Lee MS, Kim KH, Lee YG. A case of primary cutaneous aspergillosis. Korean J Med Mycol 1996;1:107 -111
Google Scholar
14. Lee JB, Lee SC, Won YH, Chun IK. Primary cutaneous aspergillosis from the burn wound of a diabetic patient. Korean J Dermatol 1996;34:350-354
Google Scholar
15. Choe JH, Lee JH, Lee KC. A case of primary cutaneous aspergillosis in a leukemic child. Korean J Pediatr Hematol Oncol 1998;5:188-193
Google Scholar
16. Kong SD, Kim BC, Lee KS. A case of primary cutaneous aspergillosis in acute lymphocytic leukemic child. Korean J Dermatol 1999;37:1061-1064
Google Scholar
17. Kim KH, Kim BC, Lee KS. A case of primary cutaneous aspergillosis in acute lymphocytic leukemic child. Korean J Dermatol 2002;40:1581-1583
Google Scholar
18. Seo JK, Chun JS, Seol JE, Choi JH, Hwang SW, Sung HS, et al. A case of invasive aspergillosis with skin involvement in a renal transplant recipient. Korean J Dermatol 2009;47:1190-1192
Google Scholar
19. Kim DM, Suh MK, Ha GY, Sohng SH. Fingernail onychomycosis due to Aspergillus niger. Ann Dermatol 2012;24:459-463
Crossref
Google Scholar
20. Chung EH, Lee SY. A case of primary cutaneous scar infection caused by Aspergillus niger. Ann Dermatol 2014;26:659-660
Google Scholar
21. Chang PK, Ehrlich KC. What does genetic diversity of Aspergillus flavus tell us about Aspergillus oryzae?. Int J Food Microbiol 2010;138:189-199
Crossref
Google Scholar