pISSN : 3058-423X eISSN: 3058-4302
Open Access, Peer-reviewed
pISSN : 3058-423X eISSN: 3058-4302
Open Access, Peer-reviewed
Youngwoo Seo,Joonsoo Park,Taechang Jang
http://dx.doi.org/10.17966/KJMM.2016.21.4.111 Epub 2016 December 27
Abstract
Background: Fungal infections are frequent encountered conditions presented in various clinical forms. The prevalence of fungal infection is gradually growing because of the increase in aged population and immune-compromised host which is susceptible factor of fungal infection. Broad array of studies of fungal infection have been published in Korea. However, epidemiologic study of fungal infection in admitted patients via emergency department has not been conducted.
Objective: The purpose of this study is to generate background data for emergency department visits in relation to fungal infection for developing a subsequent management and control system.
Methods: The data was collected from National Emergency Department Information System (NEDIS) in Korea from 2011 to 2013. Data analysis was done to evaluate the age distribution of admission, regional variance and sex of the patients with fungal infection.
Results: The patients were divided into five groups according to their primary diagnosis which were skin fungal infection, subcutaneous mycoses, opportunistic mycoses, systemic mycoses and other mycoses. The annual admission ratio of general fungal infections increased from 2.15 persons per 100,000 in 2011 to 2.46 persons per 100,000 in 2013. The highest admission ratio was seen in opportunistic mycoses group followed by cutaneous fungal infections, other mycoses, subcutaneous mycoses and systemic mycoses groups.
Conclusion: This study provides a basic set of data pertaining to fungal infections in emergency departments. Therefore, more systemically approached researches are required to implement sounder management and control systems of fungal infections presented in emergency departments.
Keywords
Fungal infection Korea Mortality Mycosis National emergency department information system Survival rate
서 론
진균증은 사람, 동물 등의 면역 체계를 넘어 체내에 진균에 의한 감염증을 일으킨 상태를 말한다[1]. 건강한 성인은 진균에 대한 강한 면역력을 가지고 있지만 면역력이 떨어져있는 소아, 노인, 장기이식환자, 항암화학요법을 받은 환자 등은 진균 감염에 취약하다[1],[2],[3]. 진균증은 전세계적으로 흔한 보건 문제이지만 인구 역학과 관련된 조사는 많지 않다[4]. 세계보건기구에서는 전 세계 피부 진균증의 유병률은 20% 정도로 예측하고 있다[5]. 전세계적으로 피부 진균증 유병률은 20~25%로 추정되며 점차 증가 추세이다[6],[7].
우리나라의 진균 자료는 후향적 연구[8]나 증례보고[9],[10],[11]가 다수를 차지하고 있었다. 하지만 건강보험심사평가원 질병통계를 바탕으로 발표된 연구[12]와 건강보험공단 자료를 바탕으로 발표된 연구[13],[14] 등 최근에는 대규모 자료를 바탕으로 한 역학 조사가 활발하게 진행되고 있다.
2006~2010년까지 건강보험공단 자료를 기초로 조사한 피부 진균증에 대한 연구에서 백선증(Dermatophytosis) 환자는 2006년 6.84%에서 2010년에는 6.51%로 매년 조금씩 감소하였다. 그리고 기타 얕은 진균증(Other superficial mycoses)은5년간 0.35%에서 0.31%로 감소하였다[13]. 하지만 같은 기간 동안의 기회감염 진균증(Opportunisticmycoses)에 대한 연구에서는 5년간 2.44%에서 2.71%로 증가한 양상을 보였다[14].
또 다른 국내 자료로 2009~2013년 까지 건강보험심사평가원 자료를 바탕으로 Yoon 등이 발표한 연구[12]에 따르면 전체 진균 환자는 2009년 6.9%에서 점차 증가하여 2013년에 7.4%를 보였으며 5년 평균은 7.1%였다.
하지만 응급실 방문 환자를 대상으로 하는 연구는 아직까지 전무한 실정이다. 이에 본 연구자들은 국가응급환자진료정보망(National emergency department information system, NEDIS) 자료를 바탕으로 전국 응급실을 통하여 입원하였던 환자에서 진균증에 대한 역학 조사를 시행하였다. 이 조사는 응급실을 방문하는 진균증 환자 관리 정책이나 연구 등의 기초 자료로 활용될 수 있을 것이다.
연구대상 및 방법
1. 연구대상
중앙응급의료센터에서 수집, 제공하는 국가응급환자진료정보망(NEDIS) 자료를 이용하여 2011년 1월 1일부터 2013년 12월 31일까지의 기간 동안 전국의 응급실로 내원한 환자들 중에서 퇴원 시 진단명이 진균 관련 질환인 환자를 대상으로 하여 후향적으로 분석하였다.
본 연구는 응급실 진료 후 곧바로 퇴원한 3,486명의 환자를 제외하였고 응급실 경유하여 입원한 환자 중에서 퇴원 시부진단명에 진균 관련 진단명이 포함된 11,949명의 환자를 제외하여, 최종적으로 응급실 경유하여 입원한 후에 진균 질환을 주진단으로 퇴원한 3,483명의 환자를 연구대상으로 하였다. 일반적으로 입원 후 퇴원 시에 과거 상병이 포함되는 경우가 많이 있어서 자료의 편향을 줄이기 위해서 부진단에 진균 관련 상병이 포함되는 경우는 제외하였다.
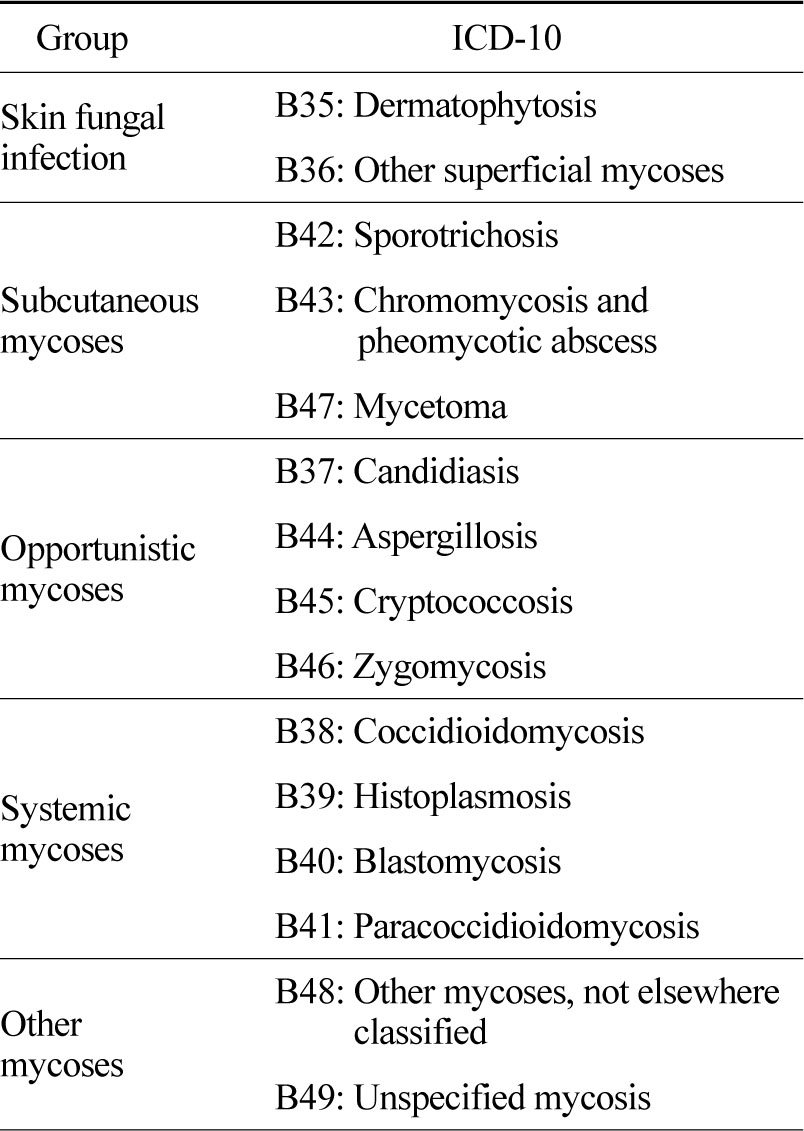
진균증은 매우 다양한 질환으로 구성되어 있고, 국제질병사인분류(The international statistical classification of diseases and related health problems, ICD-10)의 진단코드에 따라 분류하였고, 기존의 건강보험공단 자료를 이용한 연구들[12],[13],[14]과 비교를 위해서 기존의 분류 기준을 이용하여 5개 그룹으로 분류하였다. 이에 피부 진균증(Skin fungal infection; B35,B36), 피하 진균증(Subcutaneous mycoses; B42, B43,B47), 기회감염 진균증(Opportunistic mycoses; B37,B44, B45, B46), 전신성 진균증(Systemic mycoses;B38, B39, B40, B41), 기타 진균증(Other mycoses;B48, B49) 등 5개 그룹으로 나누어 분석하였다(Table 1).
2. 역학 조사 자료
진균 감염의 역학 연구를 위해 매년 통계청에서 발표하는 연도말 기준 주민등록인구수와 중앙응급의료센터에서 발표하는 응급의료 통계연보를 바탕으로 조사하였다. 이 자료들을 기초로 하여 연도별, 연령별, 성별, 지역별 입원률 등을 조사하고 통계를 작성하고 특성을 연구하였다.
또한 각 질병 코드 별로 퇴원 시 환자의 상태에 따라 생존, 사망, 미상으로 분류하여 통계를 작성하였다.
3. 자료 분석
자료의 통계 분석을 위해 SPSS 18.0 (SPSS INC®.,Chicago, USA) 통계 프로그램을 이용하였다.
결 과
1. 전체 진균증
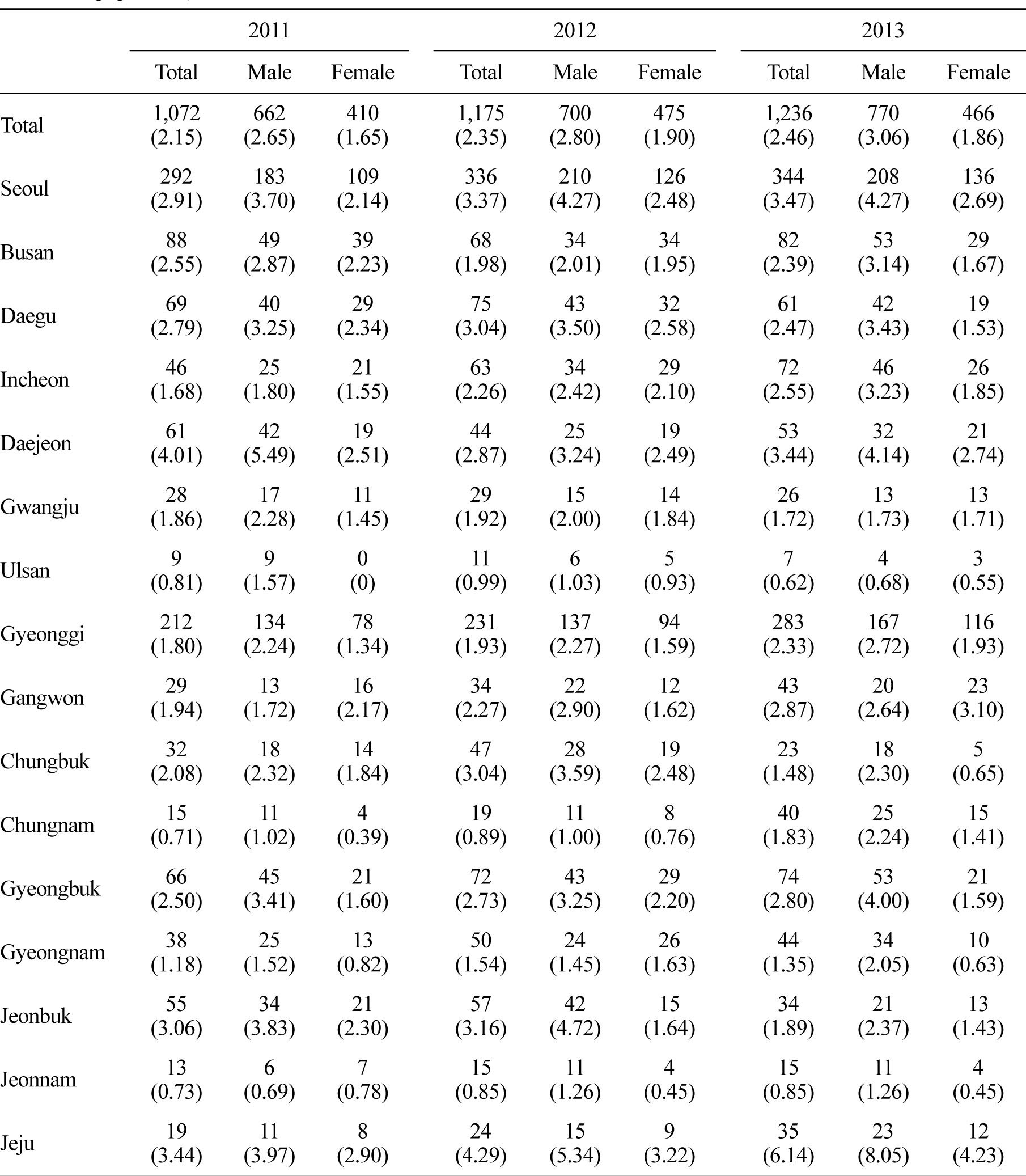
2011~2013년 까지 응급실을 경유하여 입원한 진균증 환자는 2011년 1,072명에서 매년 증가하여 2013년 1,236명으로 조사되었고 대부분의 지역에서 남자가 여자보다 많았다(Table 2).
이 자료와 통계청에서 발표하는 연도말 지역별 기준 주민등록인구수를 기초로 하여 인구 10만명당 입원 환자수를 산출하였다. 2011년부터 진균증 환자의 인구 10만명당 응급실 경유 입원률은 2.15, 2.35, 2.46명으로 매년 증가 추세를 보였다. 지역중에서 서울(2.91, 3.37, 3.47), 경기(1.80, 1.93, 2.33),인천(1.68, 2.26, 2.55)이 꾸준한 증가를 보였으며,다른 대도시들은 증가가 두드러지지 않거나 증가와 감소를 반복하였다. 또한 대도시의 입원률이 도(道)지역에 비해 높게 나타났다. 하지만 가장 높은 입원률을 보인 지역은 제주이고 연도별로 3.44,4.29, 6.14명으로 증가폭도 가장 높았다(Table 2).
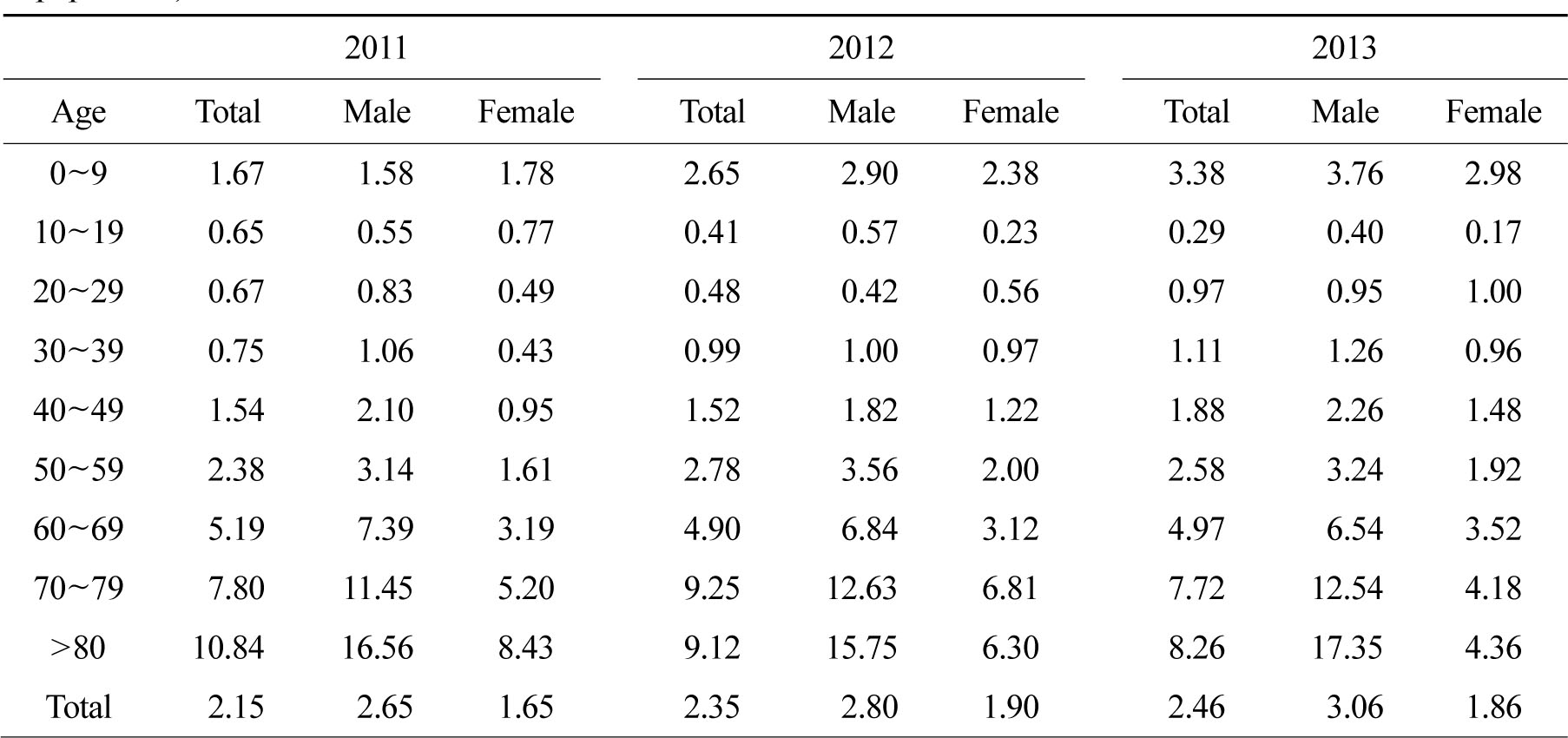
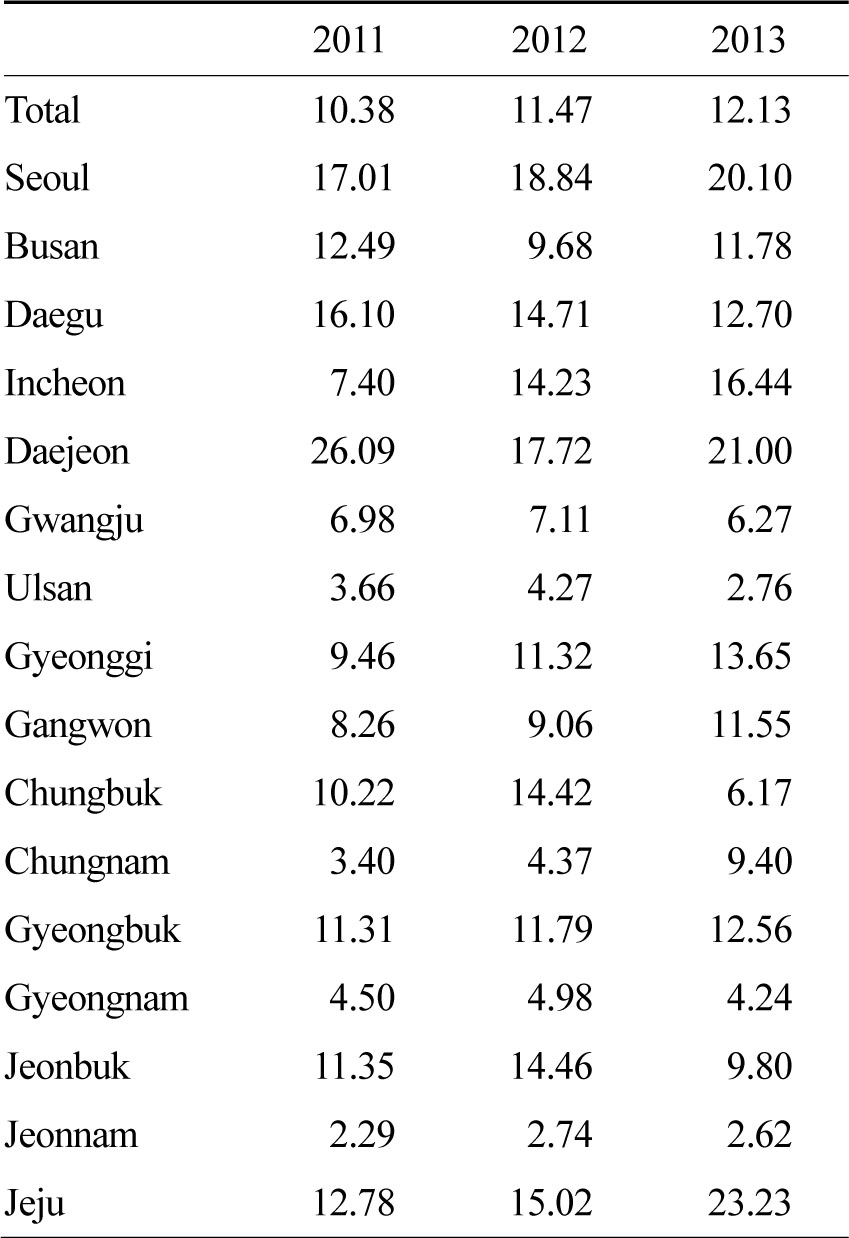
또 지역별 환자수와 중앙응급의료센터에서 발표하는 응급의료 통계연보를 기초로 하여 응급실 방문 10만명당 입원률은 앞서 분석한 인구수 대비 분석과 유사한 양상을 보였다(Table 3).
남녀간의 차이는 남자가 여자보다 10만명당 약1명 높은 상태를 유지하였다. 연령별로는 9세 이하 소아, 60세 이상의 고령에서 입원률이 높게 나타났다(Table 4).
2. 피부 진균증
피부 진균증은 백선증(Dermatophytosis, B35), 기타 표피 진균증(Other superficial mycoses, B36)을 포함한 그룹으로 정의하였다. 진균 그룹별 분류에서 2번째로 높은 입원률을 보였다. 인구 10만명당 응급실 입원률은 0.60에서 0.84로 진균 그룹 가운데 유일하게 매년 증가하고 있는 것으로 나타났다. 또한 남성이 여성에 비해 약 2배 정도 많이 입원하였으며, 연령이 증가할수록 높은 입원률을 보였다.
그룹 내 환자의 대부분을 백선증이 차지하였고 백선증은 293명에서 408명으로 매년 뚜렷한 증가 추세를 보였다. 백선증 사망률의 경우 2011년 1.7%를 보인 이후 점차 낮아져서 2013년에 1.0%였다. 기타 표피 진균증은 사망 환자가 없었다(Table 5, 6).
3. 피하 진균증
피하진균증은 스포로트릭스증(Sporotrichosis,B42), 색소진균증과 피오진균농양(Chromomycosis and pheomycotic abscess, B43), 진균종(Mycetoma,B47)을 포함한 그룹으로 정의하였다. 전신성 진균증 다음으로 낮은 응급실 경유 입원률을 보였다. 인구 10만명당 입원률로는 2011년부터 0.01, 0.02, 0.01명으로 큰 변화는 없었다. 진균종 환자가 2012년에 1명(14.3%)이 사망한 것으로 조사되었다(Table 5, 6).
4. 기회감염 진균증
기회감염진균증은칸디다증(Candidiasis,B37),아스페르길루스증(Aspergillosis,B44),크립토코쿠스(Cryptococcosis, B45), 털곰팡이증(Zygomycosis, B46)을 그룹으로 정의하였다. 전체 진균 그룹 가운데 응급실 경유 입원률이 가장 높았다. 인구 10만명당 연도별 입원률은 2011년부터 1.35, 1.43,1.40명이고, 남자가 여자에 비해 0.36~0.54명 높은 입원률을 보였다. 연령별로는 9세 이하 소아에서 높게 나온 이후 10대에 감소하였고 이후 연령증가에 따라 점차 입원률이 증가하는 양상이었다.
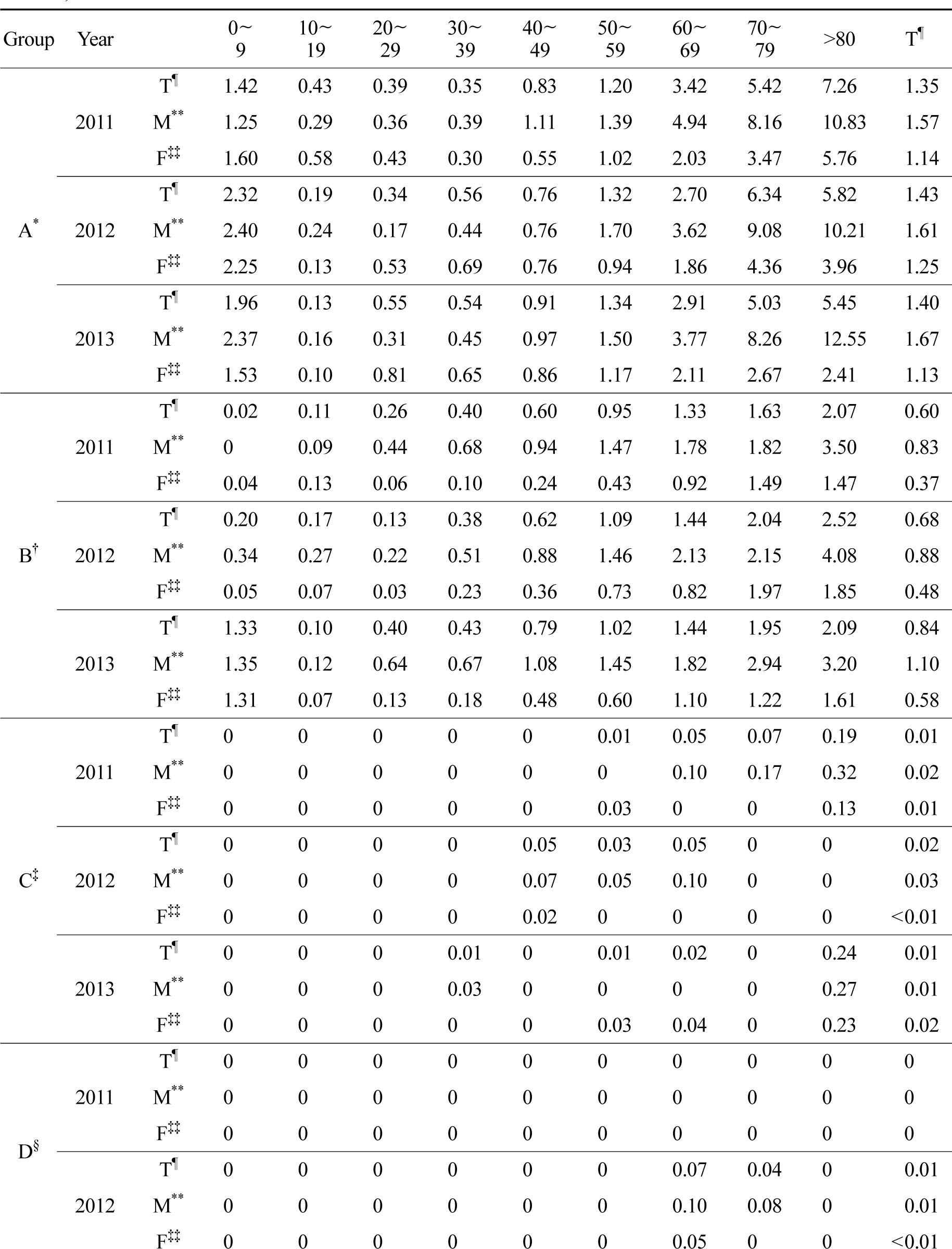
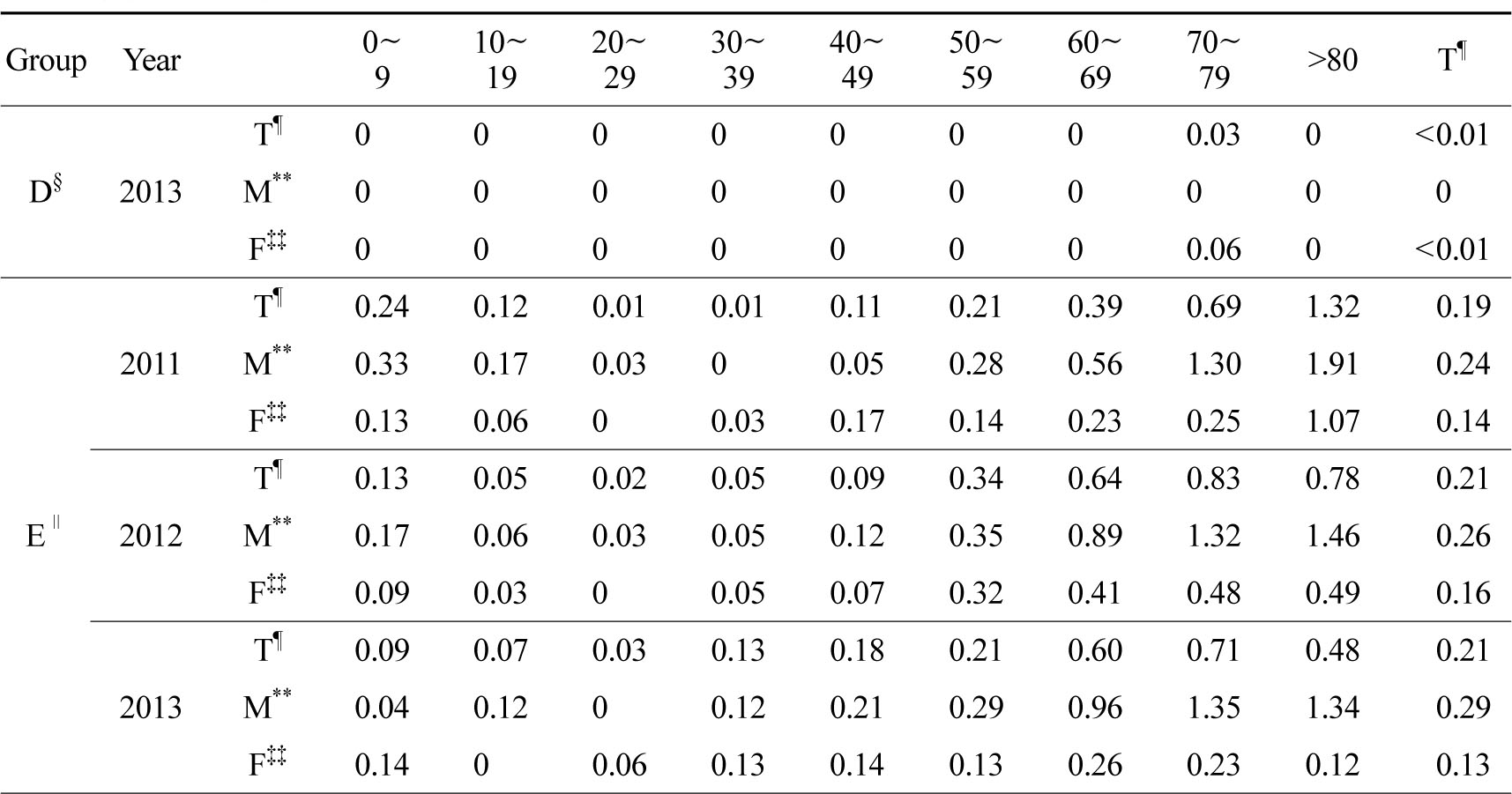
*A=opportunistic mycoses, †B=skin fungal infection, ‡C=subcutaneous mycoses, §D=systemic mycoses, ∥E=othermycoses, ¶T=total, **M=male, ‡‡F=female
그룹 내에서는 연도별로 칸디다증이 67.5~73.3%, 아스페르길루스증은 23.3~28.0%의 비율을 보여 두 균이 그룹의 대부분을 차지하였다. 연도별 사망률은 칸디다증은 9.0~10.5%, 아스페르길루스증은 8.4~13.9%로 나타났다. 대상 환자 수가 적은 크립토코쿠스증은 12.5%, 41.7%, 19.0%, 털곰팡이증은 42.9%, 11.1%, 25.0%의 사망률을 보였다(Table 5, 6).
5. 전신성 진균증
전신성 진균증은 콕시디오이데스진균증(Coccidioidomycosis,B38), 히스토플라스마증(Histoplasmosis,B39), 분아균증(Blastomycosis, B40), 파라콕시디오이데스진균증(Paracoccidioidomycosis, B41)을 포함한 그룹으로 정의하였다. 5개의 진균 그룹 가운데 가장 낮은 입원률을 보였다. 인구 10만명당 입원률은 2011년부터 0, 0.01, <0.01명이었고 사망환자는 없었다(Table 5, 6).
6. 기타 진균증
기타 진균증은 속하지 않는 기타 진균증(Other mycoses, not elsewhere classified, B48), 상세불명의 진균증(Unspecified mycosis, B49)을 포함한 그룹으로 정의하였다. 5개의 진균 그룹 가운데 중간 정도의 응급실 입원률을 보였다. 10만명당 응급실 입원률은 2011년부터 0.19, 0.21, 0.21명을 보였다. 속하지 않은 기타 진균증은 첫 2년간은 진단받은 환자가 없었으나 2013년에 15명이 진단을 받았고 그 중 3명(20%)이 사망하였다. 상세불명 진균증은 16.0~23.4%로 높은 사망률을 나타냈다(Table 5, 6).
고 찰
전 세계 피부 진균증의 유병율은 20% 정도이며 점차 증가 추세이다[5],[6],[7]. 2009~2013년의 국내 연구에서도 전체 진균증의 유병율은 증가 추세다[12].
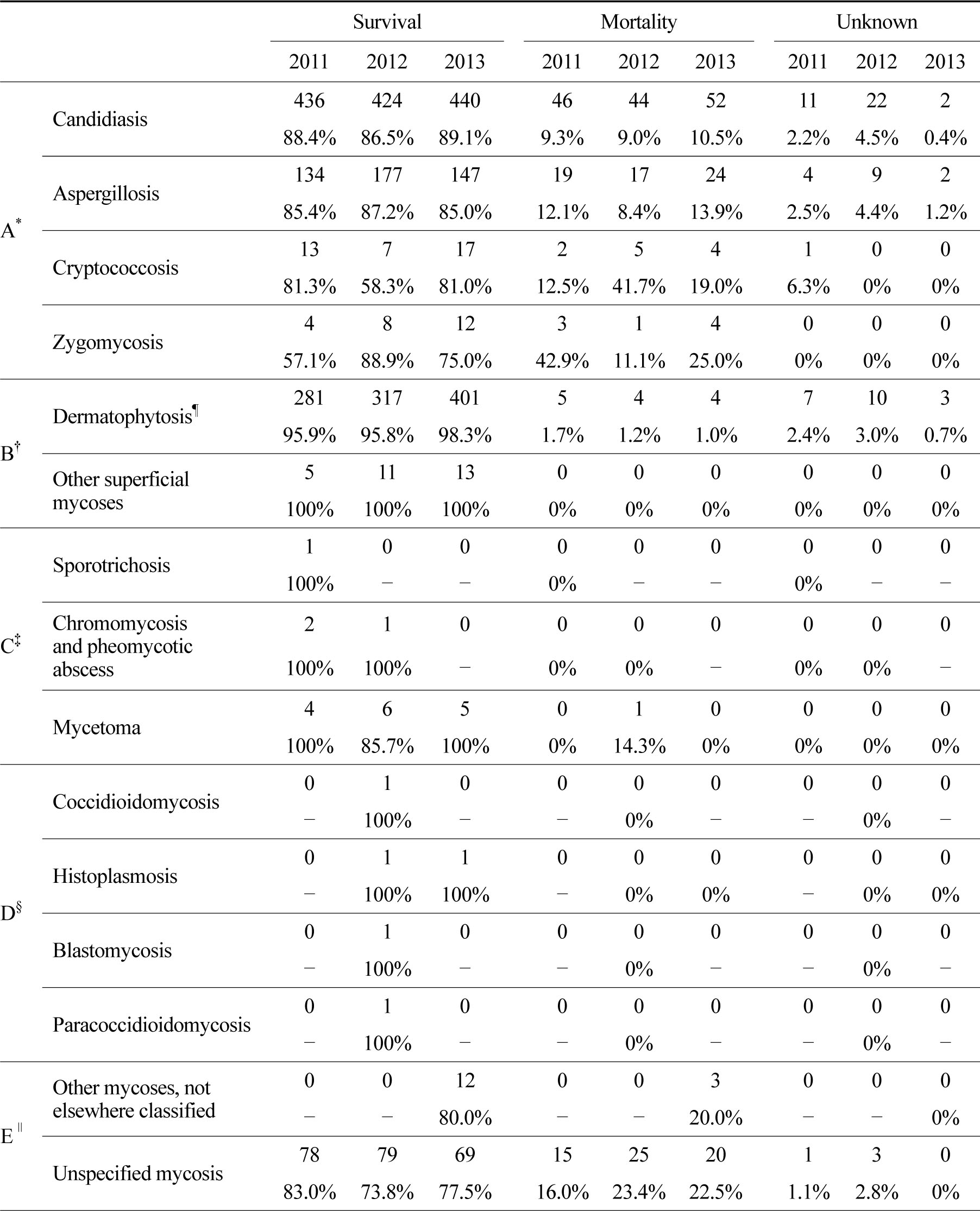
*A=opportunistic mycoses, †B=skin fungal infection, ‡C=subcutaneous mycoses, §D=systemic mycoses,
∥E=other mycoses ¶Mortality causes of dermatophytosis are suspected to be of other subsidiary conditions.
본 연구에서 응급실 경유 후 입원한 전체 진균증 환자는 인구 10만명당 2.15명에서 2.46명으로 증가하였다. 그룹별로는 기회감염 진균증, 피부진균증, 기타 진균증, 피하 진균증, 전신 진균증 순으로 높았다. 이는 일반인구를 대상으로 한 다른 연구[12]에서 보인 순서인 백선증, 표피 진균증,기회감염 진균증, 기타 진균증, 피하 진균증, 전신진균증과는 차이가 있었다. 본 연구는 응급실을 경유하여 입원한 환자를 대상으로 하였기에 기존 연구의 발병률과 차이를 보였다. 이에 대한 원인으로는 백선증의 경우 1차 의료기관과 외래로의 방문이 많은 점, 면역저하자와 중환자의 응급실 방문이 많은 점, 재원 환자는 복합 감염의 위험이 높은 점 등이 복합적으로 작용한 것으로 생각된다.
나이에 따른 분류에서는 9세 이하의 소아에서 인구 10만명당 입원률이 2011년부터 1.67, 2.65, 3.38로 비교적 높았으나, 이후 30대까지는 낮은 상태를 보인다. 40~50대부터 의미 있는 증가 추세를 보이고 이후 연령 증가에 따라 꾸준히 입원률이 증가하였다. 균 그룹별로 차이가 있으나 이러한 연령별 입원률은 비슷한 양상을 보였다. 앞선 연구에서는 60~70대의 연령에서 최고 유병률을 보인 이후 연령 증가에 따라 감소하는 양상을 보였으며[12], 본 연구와의 차이는 고령자들의 경우 거동 불편 등의 이유로 응급실 방문이 많은 것 등 이 영향을 미쳤을 것으로 보인다. 다른 연구에서는 피부 진균증의 경우 20~30대에서 높은 유병률을 보였으며 이는 문신, 손톱 관리, 손톱 미용 등의 비율이 해당 연령대에 높은 것으로 설명하였다[13].
성별에 따른 분류에서는 남자가 여자에 비해 입원률이 높은 것으로 나타났다. 하지만 이전 연구[12]에서 전체 진균증의 유병률은 남자가 6.088%, 여자가 8.148%로 여자가 높았으며 칸디다증(candidiasis)과 같은 기회감염 진균증에서는 여자가 남자에 비해 15배 높은 유병률을 보였다. 2015년에 보고된 연구[14]에서도 비슷한 양상을 보였다.이러한 차이는 해당 질병의 경증 여자 환자들의 외래 방문률이 높음이 원인인 것으로 추정되나 더 자세하고 면밀한 분석이 필요할 것으로 보인다.
지역별 분류에서는 서울, 인천, 경기와 같은 수도권과 부산, 대구 같은 대도시가 다른 지역에 비해 상대적으로 높은 입원률을 보였다. 이는 다른 연구에서도 비슷한 경향을 보였고 그 원인으로 조사 방법이 의료기관 주소를 기반으로 한 것이고 대형 병원이 대도시에 몰려있는 것이 원인인 것으로 추정된다[13]. 다른 연구[12]에서 전국 평균 유병률인 7.447% 보다 제주가 7.72%로 높게 나타났다. 본 연구에서는 제주가 인구 10만명당 입원률(3.44, 4.29, 6.14)이 타지역에 비해 높았으며 상승률 또한 가장 가파르게 상승하는 것으로 나타났다. 이는 진균증이 제주 같은 따뜻한 기후[16]에서 발병률이 높은 것[1]이 큰 영향을 미쳤을 것으로 추정되나 최근의 급격한 증가에 대한 것은 추가적인 조사와 연구가 필요하겠다.
사망률 분석에서 외래 방문률이 높을 것으로 추정되는 백선증은 1.0~1.7%로 본 연구에 포함된 다른 진균증 그룹들에 비해 매우 낮은 사망률을 보였다. 기회감염 진균증 그룹에 포함된 4개 진균증들의 사망률이 높게 나타났다. 1997~2015년까지 크립토코쿠스증 환자 29명을 후향적으로 연구한 논문에서 10.3%의 사망률을 보였으며[17], 본 연구의 크립토코쿠스증은 3년간 49명 중 11명(22.4%)이 사망하였다. 예전 연구에서 털곰팡이증은 항진균제, 수술적 치료 등 치료 방법에 따라 생존률이 57~70%를 나타냈으며[18], 본 연구에서는 3년간 32명 중 8명(25.0%)이 사망하였다. 백선증의 사망률이 1.0~1.7%를 보였으나, 각 사망 환자들의 경우 부상병으로 당뇨병, 고혈압, 폐암, 간경화, 패혈성 쇼크, 급성신우신염 등 주상병 외에 사망의 원인으로 가능한 부상병명들이 있었다. 따라서 백선증이 주상병인 환자의 사망이 백선증에 의한 사망으로 보기 보다는 부상병명들에 의한 사망으로 해석하는 것이 바람직할 것으로 보인다.
이번 연구의 제한점은 여러 가지가 있을 것으로 생각된다. 첫 번째로 주상병이 진균 질환인 환자를 대상으로 연구를 시행하여서 부상병으로 치료를 받았거나 치료를 받지 않은 환자는 포함되지 않았다는 점이다. 두 번째로는 응급실을 경유하여 다른 상병으로 입원 치료받다가 주상병명이 진균증으로 변경된 경우도 조사 대상에 포함될 수 있었다는 것이다. 세 번째로 진단명 입력 시 환자의 과거 상병이 포함되는 경우가 있을 수 있다는 것이다. 네 번째로는 동일한 주상병이더라도 다양한 임상 양상을 보이는 진균증의 특성상 동일한 환자군으로 일원화하기는 어렵다는 것이다. 다섯 번째는 국가응급환자진료정보망 자료에진단과 치료에 대한 자세한 과정이 수집되지 않아 면밀한 분석에 한계가 있다는 것이다. 마지막 제한점은 환자의 실제 거주지가 아닌 의료기관 주소지를 기준으로 시행하여 지역별 입원률에 오차가 있을 수 있다는 것이다.
진균증은 전세계적으로도 유병률이 높고 일부 국가에서는 진균증을 진단받은 환자를 대상으로한 연구가 발표[19],[20],[21]되었다. 하지만 인구수나 병의원 방문자 등에 대한 대규모 역학적 연구는 아직 부족하다. 선진국에서는 전국적 전산망을 만들고 역학적 추세 변화 등을 정기적으로 추적 관찰하고 있다. 아직 국내에는 이러한 시스템이 없는 실정이나 최근에는 관련 역학 연구들이 비교적 활발하게 진행되고 있다. 또 건강보험공단과 중앙응급의료센터 같은 전국적 자료를 모을 수 있는 시스템이 존재하고 있어 데이터베이스 구축이 가능하다. 따라서 본 저자들은 이러한 자료들을 활용하여 진균 감염의 역학적 변화를 추적 관찰하기를 제안한다. 최근 신종 감염병에 대한 국민들의 불안감이 높은 상황으로 진균 감염 뿐만 아니라 각종 감염병에 대한 상시 관찰, 감시, 예측, 예방체계의 구축을 위해 시스템을 정비하고, 관련 연구가 활성화될 수 있도록 정책적 지원을 제안하는 바이다.
Conflict of interest
In relation to this article, I declare that there is noconflict of interest.
References
1. Rachael Morris-Jones. ABC of dermatology. 6th ed. London: BMJ books, 2014:121-127
Google Scholar
2. Jain A, Jain S, Rawat S. Emerging fungal infections among children: a review on its clinical manifestations, diagnosis, and prevention. J Pharm Bioallied Sci 2010; 2:314-320
Google Scholar
3. Kannan P, Janaki C, Selvi GS. Prevalnence of dermatophytes and other fungal agents isolated from clinical samples. Indian J Med Microbiol 2006;24: 212-215
Google Scholar
4. dos Santos MM, Amaral S, Harmen SP, Joseph HM, Fernandes JL, Counahan ML. The prevalence of common skin infections in four districts in Timor-Leste: a cross sectional survey. BMC Infect Dis 2010;10:61. doi: 10.1186/1471-2334-10-61
Crossref
Google Scholar
5. Marques SA, Robles AM, Tortorano AM, Tuculet MA, Negroni R, Mendes RP. Mycoses associated with AIDS in the Third World. Med Mycol 2000;38:269 -279
Google Scholar
6. Male O. The significance of mycology in medicine. In Hawksworth DL editor. Frontier in mycology. Wallingford: CAB International:1990:131-156
7. Ameen M. Epidemiology of superficial fungal infections. Clin Dermatol 2010;28:197-201
Crossref
Google Scholar
8. Lee JM, Bae SH, Lee SN, Park KH, Park CK, Yoon HK, et al. A case of disseminated coccidioidomycosis involving the lymph nodes, the skin, and the brain. Korean J Med 2012;82:734-738
Crossref
Google Scholar
9. Lee JW, Kim SI, Kim YJ, Kwon JC, Lim YJ, Park MH, et al. A case of coccidioidal meningitis. Infect Chemother 2012;44:75-79
Crossref
Google Scholar
10. Seo YW, Park JS, Jang TC. Case of rhino-orbitalcerebral mucormycosis successfully treated by surgical treatment and posaconazole. Korean J Med Mycol 2016;1:14-19
Google Scholar
11. Jhun BW, Kim DM, Park JH, Yoo HS, Shim H, Kim JG, et al. A case of pulmonary blastomycosis mimicking pulmonary tuberculosis. Tuberc Respir Dis 2012;72:77-81
Google Scholar
12. Yoon HJ, Choi HY, Kim YK, Song YJ, Ki M. Prevalence of fungal infections using National Health Insurance data from 2009-2013, South Korea. Epidemiol Health 2014;36:e2014017
Crossref
Google Scholar
13. Kim SH, Cho SH, Youn SK, Park JS, Choi JT, Bak YS, et al. Epidemiological characterization of skin fungal infections between the years 2006 and 2010 in Korea. Osong Public Health Res Perspect 2015;6: 341-345
Crossref
Google Scholar
14. Park JS, Cho SH, Youn SK, Bak YS, Yu YB, Kim YK. Epidemiological characterization of opportunistic mycoses between the years 2006 and 2010 in Korea. J Microbiol Biotechnol 2016;26:145-150
15. Suh SB. Dermatophytosis and its causative agents in Korea. Korean J Med Mycol 1997;1:1-10
Google Scholar
16. Statistics Korea. Korean statistical information service, http://kosis.kr/statHtml/statHtml.do?orgId=101&tblId =DT_1YL9801&conn_path=I2/ ; [accessed 11.10.16].
17. Roden MM, Zaoutis TE, Buchanan WL, Knudsen TA, Sarkisova TA, Schaufele RL, et al. Epidemiology and outcome of zygomycosis: a review of 929 reported cases. Clin Infect Dis 2005;41:634-653
Google Scholar
18. Aye C, Henderson A, Yu H, Norton R. Cryptococcosisthe impact of delay to diagnosis. Clin Microbiol Infect 2016;22:632-635
Crossref
Google Scholar
19. Maraki S, Mavromanolaki VE. Epidemiology of onchomycosis in Crete, Greece: a 12-year study. Mycoses 2016;59:798-802
Crossref
Google Scholar
20. Gaona-Flores VA, Campos-Navarro LA, Cervantes- Tovar RM, Alcala-Martinez E. The epidemiology of fungemia in an infectious diseases hospital in Mexico city: A 10-year retrospective review. Med Mycol 2016;54:600-604
Google Scholar
21. Cai W, Lu C, Li X, Zhang J, Zhan P, Xi L, et al. Epidemiology of superficial fungal infections in Guangdong, Southern China: a retrospective study from 2004 to 2014. Mycopathologia 2016;181:387 -39
Crossref
Google Scholar